Parodontitis/Fachartikel: Unterschied zwischen den Versionen
Mahi (Diskussion | Beiträge) (→Pathophysiologie) |
|||
| (159 dazwischenliegende Versionen von 4 Benutzern werden nicht angezeigt) | |||
| Zeile 1: | Zeile 1: | ||
| + | Der folgende Artikel befasst sich mit Geschlechterunterschieden bei Parodontitis. Geschlechterübergreifende Inhalte erhalten Sie auf der Internetseite der [https://www.dgparo.de/ Deutsche Gesellschaft für Parodontologie e.V.] | ||
| − | + | ==Epidemiologie== | |
| − | + | ===Inzidenz/Prävalenz=== | |
| − | === Inzidenz/ | ||
| − | |||
| − | |||
| − | |||
| − | + | Innerhalb der letzten Jahre hat sich die Parodontitis zu einer der häufigsten Volkskrankheiten entwickelt, deren Prävalenz entsprechend der aktuellen deutschen Mundgesundheitsstudie (DMSIV) deutlich zunimmt.<ref name="Sälzer">Sälzer S., Neuhoff D., Pertsilka G. et al, (2007), Arbeitshandbuch Parodontologie Band 1: Konservative Therapie, Zahnärztekammer Westfalen-Lippe, Seiten 12-32 </ref><br /> | |
| − | + | In aller Regel ist die Parodontitis eine langsam voranschreitende Erkrankung. Allerdings sind die Gründe der Progression dieser Erkrankung bis zum heutigen Zeitpunkt noch nicht vollständig verstanden. Es wurden hierzu zwei verschiedene Theoriemodelle entwickelt, die die Progression dadurch erklären, dass es zum einen zu kurzen Aktivitätsschüben kommen kann, denen längere Phasen der Remission folgen können oder als weitere Möglichkeit sich eine kontinuierliche Progression entwickelt.<ref name="Müller">Müller H.P., (2012),Checklisten der Zahnmedizin, Parodontologie, 3,. aktualisierte Auflage, Georg Thieme Verlag, Stuttgart, New York, Seiten: 34-74 und 133 </ref><br /> | |
| − | + | Des Weiteren wird die Parodontitis in eine chronische und eine aggressive Form unterteilt, wobei die chronische Parodontitis für sich betrachtet noch einmal in eine lokalisierte chronische Parodontitis (unter 30% der zu messenden Stellen betroffen) und in eine generalisierte Parodontitis (über 30% der zu messenden Stellen betroffen) eingeordnet wird.<ref name="Sälzer"/> | |
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | < | ||
| + | <strong>Tabelle 1: Parodontitisprävalenz in Deutschland nach Alter und Geschlecht, nach C. Gleissner (2014), Poliklinik für Zahnerhaltungskunde, Universitätsmedizin Mainz, Mainz Praxis Gleissner und Kollegen, Reichelsheim.</strong> | ||
| − | + | <table> | |
| + | <tr> | ||
| + | <th>Alter</th> | ||
| + | <th> </th> | ||
| + | <th>Frauen</th> | ||
| + | <th>Männer</th> | ||
| + | <th>Gesamt</th> | ||
| + | </tr> | ||
| + | <tr> | ||
| + | <td>35 bis 44 Jahre</td> | ||
| + | <td>PSI3</td> | ||
| + | <td>48,2 (2,4)</td> | ||
| + | <td>57,2 (2,7)</td> | ||
| + | <td>52,1 (1,7)</td> | ||
| + | </tr> | ||
| + | <tr> | ||
| + | <td> </td> | ||
| + | <td>PSI4</td> | ||
| + | <td>19,1 (1,8)</td> | ||
| + | <td><em><strong>21,8 (2,2)**</strong></em></td> | ||
| + | <td>20,5 (1,3)</td> | ||
| + | </tr> | ||
| + | <tr> | ||
| + | <td> </td> | ||
| + | <td>Mittelschwere Parodontitis (a)</td> | ||
| + | <td>51,4 (2,4)</td> | ||
| + | <td>55,5 (2,7)</td> | ||
| + | <td>53,5 (1,8)</td> | ||
| + | </tr> | ||
| + | <tr> | ||
| + | <td> </td> | ||
| + | <td>Schwere Parodontitis (a)</td> | ||
| + | <td>14,2 (1,6)</td> | ||
| + | <td><em><strong>20,5 (2,1)***</strong></em></td> | ||
| + | <td>17,4 (1,3)</td> | ||
| + | </tr> | ||
| + | <tr> | ||
| + | <td>65 bis 74 Jahre</td> | ||
| + | <td>PSI3</td> | ||
| + | <td>49,2 (2,6)</td> | ||
| + | <td>46,7 (2,7)</td> | ||
| + | <td>48,0 (1,9)</td> | ||
| + | </tr> | ||
| + | <tr> | ||
| + | <td> </td> | ||
| + | <td>PSI4</td> | ||
| + | <td>34,6 (2,5)</td> | ||
| + | <td><em><strong>45,4 (2,7)**</strong></em></td> | ||
| + | <td>39,8 (1,8)</td> | ||
| + | </tr> | ||
| + | <tr> | ||
| + | <td> </td> | ||
| + | <td>Mittelschwere Parodontitis (a)</td> | ||
| + | <td>47,6 (2,6)</td> | ||
| + | <td>43,2 (2,7)</td> | ||
| + | <td>45,5 (1,9)</td> | ||
| + | </tr> | ||
| + | <tr> | ||
| + | <td> </td> | ||
| + | <td>Schwere Parodontitis (a)</td> | ||
| + | <td>36,1 (2,5)</td> | ||
| + | <td><em><strong>48,3 (2,7)***</strong></em></td> | ||
| + | <td>41,9 (1,8</td> | ||
| + | </tr> | ||
| + | </table> | ||
| − | < | + | <small><strong><em>Anmerkung Tab.1:</em> Angaben in % (SE); PSI = Parodontaler Screening-Index, Grad 3 = mittelschwere Parodontitis, Grad 4 = fortgeschrittene, schwere Parodontitis; (a) = CDC-AAP-Klassifikation ( Center for Disease Control - American Academy of Periodontology); ** p ≤ 0.01, *** p ≤ 0.001</strong></small> |
| − | + | | |
| − | + | <strong>[[File:5c13b03bc80e1.jpg|600px|class=img-responsive]]</strong> | |
| − | |||
| − | |||
| − | |||
| − | |||
| − | + | <strong>Abbildung1: Geschlechterverhältnis bei PSI4 (nach C. Gleissner, 2014)</strong><br /> | |
| − | + | <strong>** p ≤ 0.01 = hochsignifikanter Geschlechterunterschied.</strong> | |
| − | + | | |
| − | + | In Abbildung 1 ist zu erkennen, dass sowohl in der Altersgruppe 35-44 Jahre als auch in der Altersgruppe 65-74 Jahre ein hochsignifikanter Geschlechterunterschied hinsichtlich der Prävalenz einer schweren Form der Parodontitis (PSI4) besteht. Männer weisen im höheren Alter deutlich häufiger eine schwere Form der Parodontitis auf als Frauen. | |
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | + | ===Risikofaktoren und protektive Faktoren=== | |
| − | |||
| − | |||
| + | Die Mundgesundheit wird beeinflusst durch eine große Vielfalt von verschiedenen Faktoren wie zum Beispiel Speichel, Bakterienarten, Immunsystem, genetische Faktoren, Allgemeinerkrankungen, Medikamente, Nikotin, Alkohol, Gesundheitsverhalten, Stress, Alter, Einkommen und Bildung.<ref name="Gleissner">Gleissner C. (2014), Welchen Einfluss hat das Geschlecht auf die Mundgesundheit? Bundesgesundheitsblatt 57, Seiten: 1099-1106</ref> In einer kürzlich erschienenen deutschen Studie wurde die Inanspruchnahme von Vorsorgeuntersuchungen nach Geschlecht und gleichzeitig nach Sozialstatus aufgeschlüsselt. Zum Mundgesundheitsverhalten gibt es leider immer noch keine repräsentativen Daten, denn selbst die aktuelle DMS V schlüsselt die Ergebnisse der soziologischen Erhebungen nicht nach Geschlecht auf.<ref name="Gleissner"/><ref name="Robert Koch-Institut">Robert Koch-Institut (Hrsg) (2015), Gesundheit in Deutschland aktuell 2015,http://www.rki.de/DE/Content/Gesundheitsmonitoring/Gesundheitsberichterstattung/GBEDownloadsGiD/2015/04_gesundheit_in_deutschland.pdf?__blob=publicationFile, Zugegriffen:30.Sep.2016.</ref> Geschlechterfaktoren wurden in früheren Studien nicht differenziert untersucht. Anhand von Studien lässt sich erkennen, dass Männer eher an Parodontitis leiden als Frauen. (s. Tabelle 1). Allerdings gibt es Hinweise darauf, dass die höhere Zahnzahl bei Männern ihre Parodontitisprävalenz erhöht. Des Weiteren wird vermutet, dass Männer eine schwächere Immunantwort auf pathogene Bakterien entwickeln. In der Regel soll das Saumepithel durch seine hohe Umsatzrate und die Anwesenheit von Leukozyten einer bakteriellen Invasion Widerstand leisten. Ist die Funktion gestört kann dies eine Parodontitis begünstigen.<ref name="Holtfreter">Holtfreter B., Kocher T., Hoffmann T. et al., (2010) Prevalence of periodontal disease and tratment demand based on a German dental survey ( DMSIV), Journal of Periodontology, 37, Seiten:211-219</ref><ref>Klein SL. (2000) The effects of hormones on sex differences in infection: from genes to behavior. Neurosci Biobehav Rev 24, Seiten:627-638</ref><ref name="Hellwig"> Hellwig E. / Klimek J. / Attin T. (2009), Einführung in die Zahnerhaltung, Prüfungswissen Kariologie, Endodontologie und Parodontologie, 5. überarbeitete und erweiterte Auflage, Deutscher Zahnärzte Verlag Köln, Seiten 447-515</ref><br /> | ||
| + | Bei der Untersuchung des Phänomens der Parodontitisprävalenz bei Männern sollte auch berücksichtigt werden, dass statistisch belegt Frauen in jüngerer Zeit mehr Wert auf Mundhygiene legen und häufiger zum Zahnarzt bzw. zur Zahnärztin gehen. Aber auch Faktoren wie Stress, Alkohol und Nikotin können Einfluss nehmen.<ref name="Gleissner"/><ref>T. Lampert, M. Burger (2003), New York Rauchgewohnheiten in Deutschland – Ergebnisse des telefonischen Bundes – Gesundheitssurveys, Smoking Habits in Germany – Results of the German National Telephone Health Survey, Georg Thieme Verlag KG Stuttgart, Seiten: 511-517 </ref> <br /> | ||
| + | Rauchen ist ein bekannter Risikofaktor für das Auftreten der Parodontitis.<ref name="Holtfreter"/> Darüber hinaus können möglicherweise Geschlechtshormone die parodontale Wundheilung beeinflussen. Insgesamt betrachtet ist aber bisher der Einfluss des Geschlechts bei der Entwicklung einer Parodontitis noch nicht geklärt.<br /> | ||
| + | Bemerkenswerterweise treten nicht nur Geschlechterunterschiede bei der Parodontitis, sondern auch bei der Gingivitis auf. Männer erkranken auch häufiger an einer Gingivitis als Frauen.<ref name="Gleissner"/> | ||
| − | + | Individuelles Mundgesundheitsverhalten ist relevant für das Auftreten von Mundhöhlenerkrankungen. Patienten bzw. Patientinnen, die nur beschwerdeorientiert eine Zahnarztpraxis aufsuchen, besitzen nachgewiesenermaßen eine schlechtere Mundgesundheit als Patienten bzw. Patientinnen mit regelmäßigen kontrollorientierten Zahnarztbesuchen.<ref name="Robert Koch-Institut"/> <ref name="Rob_14">Robert Koch-Institut (Hrsg) (2009) Gesundheitsberichterstattung des Bundes - Mundgesundheit. Heft 47. http://www.rki.de/DE/Content/Gesundheitsmonitoring/Gesundheitsberichterstattung/Themenhefte/mundgesundheit_inhalt.thml. Zugegriffen: 29.Sep.2016</ref><br /> | |
| − | < | + | Im Allgemeinen gehen Frauen häufiger zum Zahnarzt, putzen häufiger die Zähne, nutzen häufiger Zahnseide und sind insgesamt gesehen gesundheitsbewusster eingestellt als Männer. Das bedeutet in der Konsequenz, dass Frauen weniger Zahnstein haben und weniger Entzündungen an der Gingiva.<ref name="Furuta"> Furuta M.,Ekuni D., Irie K., et. al, (2011): „Sex differences in gingivitis relate to interaction of oral health behaviors in young people“. Journal of Periodontology, (April 2011), Vol. 82, No. 4, Seiten 558-565</ref> |
| − | < | + | Es lassen sich eine Reihe von Risikofaktoren bei Parodontitis feststellen, wobei insbesondere das Rauchen einen wesentlichen Risikofaktor darstellt.<ref name="Furuta"/> Rauchen erhöht das Risiko für Parodontitis um das 7 fache und der Anteil der Personen mit Zahnfleischtaschen von 4mm oder mehr liegt bei erwachsenen Raucherinnen und Rauchern mit 80% deutlich höher als bei Nichtraucherinnen und Nichtrauchern (68,7%).<ref name="Holtfreter"/> Hinsichtlich der Geschlechtsunterschiede liegen bisher allerdings keine differenzierten Daten über den Effekt des Rauchens auf das Parodontium vor.<ref name="Müller"/> Es ist aber bekannt, dass die Zahl der Raucher signifikant höher ist als die der Raucherinnen, aber auch dass immer mehr jüngere Frauen rauchen. <ref>Lambert T., Burger M. (2003), Rauchgewohnheiten in Deutschland - Ergebnisse des telefonischen Bundes - Gesundheitssurveys, Georg Thieme Verlag KG Stuttgart - New York, Seiten: 511-517</ref> |
| − | + | <strong>Tabelle 2. Attachmentverlust in den USA stratifiziert nach Geschlecht und anderen sozialstrukturellen Variablen. (National Health an Nutrition Survey NHANES IV, 1999-2002, n=3554) Tabelle nach C. Gleissner (2014), Poliklinik für Zahnerhaltungskunde, Universitätsmedizin Mainz, Mainz Praxis Gleissner und Kollegen, Reichelsheim.</strong> | |
| − | + | <table> | |
| + | <tr> | ||
| + | <th>Variable</th> | ||
| + | <th> </th> | ||
| + | <th colspan="2">Personen mit Attachmentverlust über 4 mm (%)</th> | ||
| + | </tr> | ||
| + | <tr> | ||
| + | <td> </td> | ||
| + | <td> </td> | ||
| + | <td>Männer</td> | ||
| + | <td>Frauen</td> | ||
| + | </tr> | ||
| + | <tr> | ||
| + | <td>Alle</td> | ||
| + | <td> </td> | ||
| + | <td><em><strong>26,73*</strong> (22,96; 30,50)</em></td> | ||
| + | <td><em><strong>18,23*</strong> (16,00; 20,45)</em></td> | ||
| + | </tr> | ||
| + | <tr> | ||
| + | <td>Ethnie</td> | ||
| + | <td>Weiß</td> | ||
| + | <td><em><strong>26,08*</strong> (21,60;30,36)</em></td> | ||
| + | <td><em><strong>17,76*</strong> (15,39;20,17)</em></td> | ||
| + | </tr> | ||
| + | <tr> | ||
| + | <td> </td> | ||
| + | <td>Afroamerikanisch</td> | ||
| + | <td>28,28 (23,09; 33,48)</td> | ||
| + | <td>18,71 (13,77; 23,66)</td> | ||
| + | </tr> | ||
| + | <tr> | ||
| + | <td> </td> | ||
| + | <td>Hispanisch</td> | ||
| + | <td><strong><em>22,04*</em> (23,09; 33,48)</strong></td> | ||
| + | <td><em><strong>13,21*</strong> (10,63; 15,78)</em></td> | ||
| + | </tr> | ||
| + | <tr> | ||
| + | <td>Einkommen</td> | ||
| + | <td>unter 100% der Bundesarmutsgrenze (FLP)</td> | ||
| + | <td>32,19 (25,90; 38,47)</td> | ||
| + | <td>21,08 (15,65; 26,51)</td> | ||
| + | </tr> | ||
| + | <tr> | ||
| + | <td> </td> | ||
| + | <td>100-199% der Bundesarmutsgrenze (FPL)</td> | ||
| + | <td><strong><em>25,15*</em> (20,72; 29,65)</strong></td> | ||
| + | <td><em><strong>17,21*</strong> (15,03; 19,39)</em></td> | ||
| + | </tr> | ||
| + | <tr> | ||
| + | <td>Dauer des Schulbesuchs (Jahre)</td> | ||
| + | <td>unter 12 Jahre</td> | ||
| + | <td>35,83 (26,64; 42,61)</td> | ||
| + | <td>29,74 (23,83; 35,65)</td> | ||
| + | </tr> | ||
| + | <tr> | ||
| + | <td> </td> | ||
| + | <td>12 Jahre</td> | ||
| + | <td>25,59 (18,93; 32,25)</td> | ||
| + | <td>23,23 (17,75; 28,71)</td> | ||
| + | </tr> | ||
| + | <tr> | ||
| + | <td> </td> | ||
| + | <td>über 12 Jahre</td> | ||
| + | <td><strong><em>23,47*</em> (20,09; 26,85)</strong></td> | ||
| + | <td><em><strong>11,80*</strong> (8,15; 14,05)</em></td> | ||
| + | </tr> | ||
| + | <tr> | ||
| + | <td>Zahnarztbesuch im letzten Jahr</td> | ||
| + | <td>Ja</td> | ||
| + | <td><strong><em>26,80*</em> (22,52; 31,08)</strong></td> | ||
| + | <td><em><strong>15,10*</strong> (13,02; 17,37)</em></td> | ||
| + | </tr> | ||
| + | <tr> | ||
| + | <td> </td> | ||
| + | <td>Nein</td> | ||
| + | <td>26,59 (20,11; 33,28)</td> | ||
| + | <td>24,77 (20,65; 26,88)</td> | ||
| + | </tr> | ||
| + | <tr> | ||
| + | <td>Nikotinkonsum</td> | ||
| + | <td>Niemals-Raucher</td> | ||
| + | <td>16,27 (12,16; 20,35)</td> | ||
| + | <td>15,12 (12,65; 17,99)</td> | ||
| + | </tr> | ||
| + | <tr> | ||
| + | <td> </td> | ||
| + | <td>Ehemaliger Raucher</td> | ||
| + | <td><strong><em>40,22*</em> (33,91; 46,54)</strong></td> | ||
| + | <td><strong><em>20,64*</em> (16,32; 24,98)</strong></td> | ||
| + | </tr> | ||
| + | <tr> | ||
| + | <td> </td> | ||
| + | <td>Raucher</td> | ||
| + | <td>33,20 (25,03; 40,76)</td> | ||
| + | <td>25,65 (19,64; 31,65)</td> | ||
| + | </tr> | ||
| + | </table> | ||
| − | + | <small><strong><em>Anmerkung Tab. 2:</em> Daten als Prozentangabe (95%-Konfidenzintervall), * p ≤ 0.05 zeigt den signifikanten Unterschied zwischen den Geschlechtern.</strong></small> | |
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| + | | ||
| − | [[ | + | <strong>[[File:5c13b03c73711.jpg|600px|class=img-responsive]]</strong> |
| − | < | + | <strong>Abbildung 2: Geschlechterunterschiede bei Rauchern und Nichtrauchern (nach C. Gleissner, 2014). * p ≤ 0.05 zeigt den signifikanten Geschlechterunterschied innerhalb der Gruppe der ehemaligen RaucherInnen.</strong> |
| − | + | | |
| − | + | Aus Tabelle 2 lassen sich weitere Risikofaktoren ablesen: Ethnie (weiße Männer und hispanische Männer signifikant häufiger an Attachmentverlust erkrankt), Einkommen, Bildung (längerer Schulbesuch nützt sowohl Männern als auch Frauen, aber offensichtlich profitieren die gebildeten Frauen am meisten). Aus Abbildung 2 ist ersichtlich, dass es bezüglich eines Attachmentverlustes über 4 mm lediglich geringfügig andere Ergebnisse hinsichtlich des Geschlechterunterschiedes bei Nichtrauchern gibt. Raucherinnen und ehemalige Raucherinnen weisen dagegen einen geringeren Attachmentverlust auf als Männer. Dieser Vorteil ist am größten in der Gruppe der ehemaligen Raucherinnen. In dieser Gruppe ist das Risiko von Männern, eine Parodontitis zu entwickeln, fast doppelt so hoch wie das bei den Frauen.<ref>NIDRC/CDC Dental, Oral, and Craniofacial Data Resource Center (2013) http://drc.hhs.gov/index.htm. Zugegriffen:08. Oktober 2016</ref> | |
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | + | „In einer Studie aus dem Jahr 1996 wurde festgestellt, dass die weiblichen Geschlechtshormone eine schützende Wirkung auf den Knochenstoffwechsel haben und somit den Schweregrad einer Parodontitis positiv beeinflussen können.“<ref>Genco RJ (1996) Current view of risk factors for periodontal disease, Journal of Periodontology, 67, Seiten: 1041-1049</ref> | |
| − | |||
| − | === | + | ==Pathophysiologie== |
| − | |||
| − | |||
| − | === | + | Die Parodontitis wird in 4 Stadien eingeteilt, diese werden nach Page und Schroeder in eine initiale Läsion, eine frühe Läsion, eine etablierte Läsion und eine fortgeschrittene Läsion unterteilt. Insgesamt betrachtet kommt es zu einer histologischen Veränderung des Parodontiums. Diese Reaktion erfolgt durch eine mikrobielle Reizung , also die Anlagerung von supragingivaler und später subgingivaler Plaque. <ref>Eickholz P. (2013) Glossar der Grundbegriffe für die Praxis. Ätiologie entzündlicher Parodontalerkrankungen. Teil 1: Gingivitis. Parodontologie 24(3), Seiten: 295-302 </ref><br /> |
| + | Die initiale Läsion entwickelt sich im Gingivagewebe, aus einer normalen, völlig entzündungsfreien Gingiva innerhalb von zwei bis vier Tagen nach Beginn der Plaqueanlagerung. Es liegen zwar histologische Veränderungen im Sinne einer Entzündung vor, aber keine klinischen Entzündungszeichen. Dieser Zustand kann noch als physiologisch beschrieben werden, da es zu dem entsprechenden Zeitpunkt noch keine Entzündungszeichen gibt. Signifikant für diesen Zustand sind eine Dilatation der Gefäße und der erhöhte Blutdurchfluss, eine verstärkte Migration von neutrophilen Granulozyten in das Saumepithel und den Gingivasulkus, Auftreten von Serumproteinen, insbesondere von Fibrin im Gingivasulkus, Auflockerung des koronalen Anteils des Saumepithels und teilweise Auflösung des dortigen Epithelansatzes, sowie der Abbau des perivaskulären Kollagens. <ref>Eickholz P. (2014) Glossar der Grundbegriffe für die Praxis. Ätiologie entzündlicher Parodontalerkrankungen. Teil 2: Parodontitis. Parodontologie 25(1), Seiten: 75-83</ref><br /> | ||
| + | Die frühe Läsion geht innerhalb von vier bis sieben Tagen aus einer unbeeinflussten initialen Läsion hervor. <ref>Eickholz P. (2013), Parodontologie von A bis Z, Grundbegriffe für die Praxis, Quintessenz Verlag</ref> Dieses Stadium charakterisiert sich aus den bereits oben genannten Merkmalen. Allerdings kommen weitere ganz spezielle Kennzeichen hinzu wie: Ansammlung von Abwehrzellen im Infiltrat, zytopathologische Veränderungen der ortsständigen Fibroblasten, weiterer Kollagenverlust sowie beginnende Proliferation des Saumepithels. <ref name="Hellwig"/><br /> | ||
| + | Die etablierte Läsion entwickelt sich nach wenigen Wochen aus einer initialen Läsion. Dieses Stadium ist immer an ein Vorhandensein von subgingivalen Plaque gebunden. Die etablierte Läsion entspricht in etwa einer chronischen Gingivitis. Weitere Merkmale der etablierten Läsion sind das verstärkte Vorhandensein der B-Lymphozyten ohne erkennbare Anzeichen von Knochenverlust, das Auftreten von extravaskulären Immunglobulinen im Bindegewebe und im Saumepithel, Auflösung des gingivalen Stützgewebes und eine apikale lateral gerichtete Proliferation des Saumepithels. <ref name="Hellwig"/> Die ersten 3 oben beschriebenen Stadien sind allesamt reversibel und können somit durch eine äußere Beeinflussung durch den Patienten oder Zahnarzt reguliert werden. Die "äußere Beeinflussung" der ersten drei Stadien besteht in einer Beseitigung der supragingivalen und subgingivalen Beläge, entweder durch den Patienten (häusliche Plaquebeseitigung) oder das zahnärztliche Team (professionelle Plaquebeseitigung, modern auch Biofilmanagement genannt). Da diese Beläge die Ursache der Gingivaentzündung sind, kommt es danach zu einer "Restitution ad integrum", also einer vollständigen Rückbildung der Erkrankung.<br /> | ||
| + | Die fortgeschrittene Läsion ist ein irreversibler Zustand und ab diesem Zeitpunkt ist es nicht mehr möglich, durch eine allgemeine Mundhygiene ein Restitutio ad integrum herbeizuführen. Kennzeichen für dieses Stadium sind: eine Ausdehnung der Läsion auf den Alveolarknochen (erstmaliger Knochenabbau), ein anhaltender Kollagenverlust, Ausbildung von entzündlichen Taschen, Auftreten von zytopathologisch veränderten Plasmazellen und ein ausgedehnte entzündliche und immunologische Gewebereaktion.<ref name="Hellwig"/> Die Zusammensetzung der subgingivalen Mikroflora weist tatsächlich keine geschlechtsspezifischen Unterschiede auf. Die Parodontitis ist jedoch ein Wechselspiel zwischen mikrobiellen Reizen aus der subgingivalen Plaque und der Abwehrreaktion des Wirts. Diese Abwehrreaktion zeigt deutliche geschlechtsspezifische Unterscheide und ist wahrscheinlich für die Prävalenzunterschiede verantwortlich.<ref name="Gleissner"/> | ||
| − | + | | |
| − | |||
| − | |||
| − | |||
| − | |||
| − | + | <strong>[[File:5c13b03d1c51d.jpg|600px|class=img-responsive]]</strong> | |
| − | |||
| − | |||
| − | |||
| − | + | <strong>Abbildung3: Parodontitispathogenesemodell nach Page & Kornman (1997) aus Deschner & Eick (2011) <ref>Deschner J., Eick S., (2011),( Ätiologie und Pathogenese der Parodontitis (Internet). Zahnärztl Mitt Heft 10, URL: http://www.zm-online.de/hefte/Aetiologie-und-Pathogenese-derParodontitis_40395.html#1, Zugegriffen am 11.10.2016</ref></strong> | |
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | + | ==Klinik== | |
| − | + | ===Symptome=== | |
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | - | + | Zu den klinischen Symptomen einer Parodontitis gehören Zahnfleischbluten, Rötung, Schwellung, und Berührungsempfindlichkeit (klinische Symptome einer Gingivitis), außerdem Mundgeruch (Halitosis), und in schweren fortgeschrittenen Fällen auch Ausbildung „Ausbildung von Pus bzw. Eiter“ in aktiven Entzündungsstadien. Bei Fortgeschrittenen Parodontalerkrankungen fallen dem Patienten auf, dass das Zahnfleisch zurückgeht (Rezession: "die Zähen werden länger"), die Zähne werden locker oder wandern, es bilden sich Lücken. Röntgenologisch ist der Knochenabbau gut zu sehen. Anhand von epidemiologischen, experimentellen und klinischen Studien lässt sich erkennen, dass die Parodontitis nicht nur durch systemische Faktoren wie Diabetes, Rauchen oder Stress beeinflusst wird, sondern dass die Parodontitiserkrankung selbst systemische Auswirkungen herbeiführen kann. <ref>Tonetti M., Kornman KS. (2013), Periodontitis and systemic diseases. J Clin Periodontol 40 (Suppl 14), Seiten: 1-25</ref> Diabetes Typ2 steht beispielsweise in direktem Zusammenhang mit der Prävalenz, Progression und dem Schweregrad der Parodontitis. Neuere Analysen zeigen, dass ein Typ 2 Diabetes eine Parodontitis begünstigen kann und daher eine Wechselwirkung hervorgerufen werden kann.<ref>Salvi GE., Carollo-Bittel B., Lang NP. (2008) Effects of diabetes mellitus on periodontal and peri-implantconditions: update on associations and risks. J Clin Periodontol 35 (Suppl)., Seiten:398-409</ref><ref>Löe H. ( 1993), Periodontal disease. The sixth complication of diabetes mellitus. Diabetes Care 16, Seiten:329-334</ref><br /> |
| + | So sind die Krankheitssymptome bei Diabetikern bezüglich Parodontitis ausgeprägter. Eine unbehandelte Parodontitis verschlechtert bei Diabetes die Stoffwechselkontrolle. Außerdem steigt dadurch das Risiko für diabetesassoziierte Komplikationen. <ref>Chavarry NG., Vettore MV., Sansone C. et al. (2009), The relationship between diabetes mellitus and destructive periodontal disease: a meta-analysis. Oral Health Prev Dent 7, Seiten:107-127</ref> <ref name="Deschner">Deschner J., Haar T., Jepsen S. et al (2011), Diabetes mellitus und Parodontits. Wechselbeziehung und klinische Implikationen. Ein Konsensuspapier, Internist 52, Seiten:466-477</ref> Darüber hinaus wurde festgestellt, dass Personen, die an Diabetes erkrankt sind, höhere Zahnverlustraten aufweisen. Signifikant ist zudem, dass an Typ2 Diabetes erkrankte Frauen ein um den Faktor 1,6 erhöhtes Risiko für Zahnverlust haben als Männer.<ref>Kaur G., Holtfreter B., Rathmann W. et al (2009), Association between type 1 and type 2 diabetes with periodontal disease and tooth loss. J Clin Periodontal 36, Seiten:765-774</ref><br /> | ||
| + | Für den behandelnden Zahnmediziner bzw. Zahnmedizinerin bedeutet dies, dass insbesondere Frauen, die an Diabetes erkrankt sind, einer besonderen Prävention bedürfen, damit es nicht zu irreversiblen Schäden des Parodontium kommt.<br /> | ||
| + | Wichtig ist es, dass zwischen den einzelnen Fachdisziplinen ein stetiger beratender Austausch erfolgt und bei ParodontitispatientenInnen immer eine Abklärung erfolgen sollte, ob ein internistisches Grundleiden ( zB. Diabetes ) vorliegt. Im Rahmen der fachärztlichen Betreuung wird für alle Patienten bzw. Patientinnen mit Diabetes mellitus ein ganzheitlicher Ansatz empfohlen, der eine Erhebung des Mundgesundheitsstatus einschließt.<ref>Chapple IL., Genco R., Working Group2 of the Joint EFP/AAP Workshop (2013), Diabetes and periodontal diseases: consensus report of the Joint EFP/AAP Workshop on Peridontitis and Systemic Disease. J Clin Periodontal 84 (Suppl), Seiten: 106-112</ref><br /> | ||
| + | Im Jahr 1989 wurde ein Zusammenhang zwischen oralen Infektionen und Apoplexie hergestellt, welcher dann in folgenden Metaanalysen mit der Fragestellung, ob ein Zusammenhang zwischen Parodontitisinfektionen und klinischen Manifestationen der Arteriosklerose moderat bestätigt werden konnte.<ref>Mattila KJ., Nieminen MS., Valtonen VV. et al (1989) Association between dental health and acute myocardial infarction. BMJ 298, Seiten:779-781</ref><ref>Humphrey LL., Fu R, Buckley DI. et al (2008), Periodontal disease and coronary heart disease incidence: a systematic review and meta-analysis. J Gen Intern Med 23, Seiten:2079-2086</ref><ref>Janket SJ., Baird AD., Chuang SK, et al. (2003), Meta-analysis of periodontal disease and risk of coronary heart disease and stroke. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 95, Seiten:559-569</ref> Bemerkenswert ist hierbei, dass Frauen ein mit einem Faktor von 2,36 niedrigeres Risiko (Odds Ratio) für einen Schlaganfall haben als Männer, wohingegen bei Herzinfarkten Frauen einen um den Faktor 2,08 erhöhtes Risiko haben, einen Herzinfarkt zu erleiden.<ref>Pussinen PJ., Alfthan G., Jousilahti P. et al (2007) Systemic exposure to Porphyromonas gingivalis predicts incident stroke. Atherosclerosis 193, Seiten:222-228</ref><ref>Andriankaja OM., Genco RJ., Dorn J. et al (2007), Periodontal disease and risk of myocardial infarction: the role of gender and smoking. Euro J Epidemiol 22, Seiten:699-705</ref> Einschränkend hierbei sind mögliche das Risiko für beide Erkrankungen erhöhende Störfaktoren, die nicht geschlechtsspezifisch sind. | ||
| + | ===Diagnostik=== | ||
| − | + | Im Rahmen der Diagnose einer Parodontitis erfolgt die Einteilung anhand einer Klassifikationstabelle. (International workshop for a classification of periodontal disease and conditions (1999)). Die Diagnose Parodontitis wird anhand der oben genannten klinischen und anamnestischen Befunde gestellt. Um die vielfältigen Formen von Parodontalerkrankungen abzubilden, orientiert man sich an einer international konsentierten Klassifikation.<ref>Armitage GC. (1999), Development of a classification system for periodontal diseases and conditions. Ann Periodontol 4, Seiten: 1-6</ref> Die häufigsten Diagnosen sind „gingivale Erkrankung“, „chronische Parodontitis“, „aggressive Parodontitis“, „Parodontitis als Manifestation einer Systemerkrankung“. Neben klinischen und radiologischen Verfahren werden mikrobiologische Tests zum Nachweis mutmaßlich parodontalpathogener Mikroorganismen empfohlen. Diesbezüglich konnten jedoch keine Unterschiede zwischen Männern und Frauen nachgewiesen werden.<ref>Schenkein H.A., Burmeister J.A., Koertge T.E. et al. (1994): „The influence of Race and Gender of Periodontal Microflora“, Journal of Periodontology, Vol. 64, No. 4, Seiten 292-296 </ref> Für die klinischen Befunde Parodontaler Screening Index, Plaque-Index, Taschensondierungstiefen (TST), Blutung auf Sondierung (BAS), Rezessionen, Furkationsbefall, und Mobilität sind teilweise Geschlechterunterschiede bekannt. | |
| − | |||
| + | ==Management von Patienten und Patientinnen== | ||
| − | + | ===Therapie=== | |
| − | - Frauen | + | In der Zahnmedizin stellt die Compliance des Patienten bzw. der Patientin eine wichtige Rolle dar. Insbesondere im Rahmen einer Parodontitistherapie ist die Patienten-Compliance für den Erfolg der Behandlung von elementarer Bedeutung. Die Parodontitistherapie stellt eine Form der Langzeittherapie dar. Diese erfordert zum Teil erhebliche Veränderungen im Alltag des Patienten bzw. der Patientin. Daher ist es nicht erstaunlich, dass im Rahmen einer Untersuchung zur Recall-Compliance ca. die Hälfte der Patienten bzw. der Patientinnen die unterstützende Parodontitistherapie (UPT) im Verlauf mehrerer Jahre abbrachen und dass nach 5 Jahren nur noch 20-30% der Patienten bzw. der Patientinnen vollständig compliant waren.<ref>Checchi L., Pelliccioni GA., Gatto MRA. et al. (1994), . Patient compliance with maintenance therapy in an Italian periodontal practice. J Clin Periodontol, Seiten: 21 309-312</ref> Die Vermutung liegt nahe, dass das hohe Maß an Non-Compliance darin besteht, dass Parodontitis von vielen Patienten bzw. Patientinnen als eine nicht ernstzunehmende Erkrankung angesehen wird, weil hierbei kaum [[Schmerz/Fachartikel | Schmerzen]] verursacht werden und insbesondere im Anfangsstadium dieser Erkrankung wenige bis keine Beschwerden auftreten.<ref name="Schroers"/><br /> |
| + | Unter dem Geschlechtsaspekt ist zu erwähnen, dass Frauen eine bessere Compliance zeigen als Männer. Frauen gehen häufiger und regelmäßiger zum Zahnarzt und legen größeren Wert auf eine gute Mundhygiene, wohingegen Männer eher nur bei Beschwerden den Zahnarzt bzw. ihre Zahnärztin aufsuchen. Daher besitzen Männer statistisch gesehen nachgewiesenermaßen eine schlechtere Mundgesundheit als Frauen, die ihren Zahnarzt bzw. die Zahnärztin regelmäßiger unter Kontrollaspekten aufsuchen.<ref name="Robert Koch-Institut"/><ref name="Rob_14"/> Das könnte auch ein Grund dafür sein, dass ältere Männer eine höhere Rate einer sehr schweren Parodontitis aufweisen. (siehe Tabelle 1)<br /> | ||
| + | Insgesamt betrachtet belegen die Ergebnisse vieler Studien bezüglich des Geschlechts eine Tendenz zur besseren Kooperation bei Frauen. <ref name="Schroers">Schroers A., Doering S. (2009), Was bestimmt die Compliance von Patienten?, Georg Thieme Verlag Stuttgart New York, Seiten: 364-370</ref><br /> | ||
| + | | ||
| − | + | ===Interaktion zwischen Arzt/Ärztin und Patient/Patientin=== | |
| − | + | Die Therapie der Parodontitis besteht wie bereits oben beschrieben in einer Langzeittherapie. Dies bedeutet, dass der Patient oder die Patientin einen häufigen und intensiven Kontakt zu ihrem Behandler oder der Behandlerin haben sollte. Eine gute Zahnarzt-Patient-Beziehung ist die Grundvoraussetzung für eine gute Compliance des Patienten bzw. der Patientin.<ref name="Biro">Biro PA., Hewson ND.,(1976), A survey of patient`s attitudes to their dentist. Aust Dent J.; 21, Seiten: 388-394</ref> <ref>Mendoza AR., Newcomb GM., Nixon KC.(2008), Prädiktoren für die Compliance in der kieferorthopädischen Behandlung. Gesundheistwesen. ; 70m Seiten: 164-169</ref><ref> Nanda RS., Kierl MJ., (1992), Prediction of cooperation in orthodontic treatment. Am J Orthod Dentofac Orthop. ; 102, Seiten: 15-21</ref> In der Studie von Biro und Hewson wurde herausgefunden, dass [[Angststörungen | Angst]] oder gar Phobie gegenüber dem Arzt oder der Ärztin eine eklatante Verschlechterung der Compliance des Patienten bzw. der Patientin herbeiführt.<ref name="Schroers"/> Daraus resultiert eine geringere Beteiligung des Patienten bzw. der Patientin oder dessen Nichterscheinen zur Behandlung. Allerdings ist auch zu erkennen, dass es meistens zu einer mangelnden Compliance des Patienten bzw. der Patientin führt, wenn der Zahnarzt oder die Zahnärztin dem Patienten bzw. der Patientin gegenüber negativ eingestellt ist. <ref name="Biro"/> Insgesamt betrachtet stellt sich die Frage, ob die Compliance des Patienten vom Geschlecht des Behandlers abhängt. Diese offene Frage sollte zu einem späteren Zeitpunkt geklärt werden. Eine aktuelle Arbeit von einer Schweizer Arbeitsgruppe hat sich auch mit diesem Thema befasst und kommt zu folgendem Ergebnis: "Confounder adjusted analysis, however, revealed that older age (p=0.00001), female gender (p=0,0058), longer SPTintervals (p<0.0001) and higher severity of peridontal disease (p<0,0001) had a much greater impact on %-compliance than smoking (p=0,7636)" <ref>Ramseier CA., Kobrehel S., Staub P, et al. (2014), Compliance of cigarette sommers with scheduled visits for supportive peridontal therapy. J Clin Periodontal 41, Seiten: 473-480</ref><br /> | |
| + | Zusammenfassend ist zu sagen, dass die Zufriedenheit des Patienten bzw. der Patientin mit dem Zahnarzt oder der Zahnärztin erheblichen positiven Einfluss auf die Compliance nimmt.<ref name="Robert Koch-Institut"/> <ref name="Rob_14"/><br /> | ||
| + | | ||
| − | + | ===Behandlungserfolg/Outcome=== | |
| − | |||
| − | + | ===Psychosoziale Faktoren=== | |
| − | + | ===Prävention=== | |
| − | + | Im Allgemeinen gehen Frauen häufiger zum Zahnarzt, putzen häufiger die Zähne, nutzen häufiger Zahnseide und sind, was ihre Mundgesundheit anbetrifft, insgesamt gesehen gesundheitsbewusster eingestellt als Männer. Das bedeutet in der Konsequenz, dass Frauen weniger Zahnstein haben und auch weniger Entzündungen an der Gingiva. <ref name="Furuta"/> Es ist von elementarer Bedeutung, dass eine frühzeitige Diagnose und Behandlung der Parodontitis erfolgt. Des Weiteren ist die Beurteilung der Qualität der Mundhygiene mit Hilfe von Plaqueindices sowie die Instruktion und Remotivation zur regelmäßigen Mundhygiene von enormer Bedeutung. <ref>Folwaczny M., Hickel R., (2004), Prävention von oralen Erkrankungen, Georg Thieme Verlag Stuttgart, New York, Seiten: 1786-1788</ref> „Diesbezüglich scheinen geschlechtsneutrale Konzepte Männer weniger zu erreichen als Frauen. Dies unterstützt die Forderung nach einer Entwicklung von geschlechtssensiblen zahnmedizinischen Präventionskonzepten“.<ref name="Gleissner"/> | |
| − | + | ==Translation in die klinische Versorgung== | |
| − | + | ==Offene Forschungsfragen== | |
| − | |||
| − | + | Unter Berücksichtigung der Literaturrecherche lässt sich subsumieren, dass die Studienlage unter dem Geschlechteraspekt für die Fachöffentlichkeit nicht ausreichend untersucht bzw. dokumentiert ist. Zu wenige Studien beziehen den Faktor des Geschlechts in hinreichender Weise in ihre Analyse mit ein. Damit lässt sich nicht von der Hand weisen, dass bei der bisher vorhandenen geringen Anzahl an Studien durchaus die Möglichkeit besteht, dass die Ergebnisse insgesamt zu wenig aussagekräftig sind und somit kein eindeutig sicheres Fazit gezogen bzw. daraus abgeleitet werden kann.<ref name="Schwarz">Schwarz JM., Bad Saulgau (2014), Gender Dentistry Systematische Auswertung der Literatur von Zahnmedizinischen Krankheitsbildern, https://oparu.uni-ulm.de/xmlui/handle/123456789/3609, Zugegriffen am 30.07.2016</ref> Es bleibt zu konstatieren, dass in der Fachwissenschaft bezogen auf Geschlechterunterschiede ein zu geringes Wissen vorhanden ist und daher dieses nur begrenzt vorhandene Wissen auch unzureichend für die Didaktik im Rahmen eines Studiums integriert werden kann.<br /> | |
| − | + | Die Erkrankungen innerhalb der Mundhöhle werden zwar im Rahmen der Lehre vermittelt, aber die geschlechtsspezifischen Aspekte werden noch nicht genügend berücksichtigt und die angehenden Zahnärzte entsprechend für dieses Thema sensibilisiert.<ref name="Schwarz"/><br /> | |
| − | - | + | Für die Zukunft bedeutet dies, dass das bei dem Design von Studien integriert werden sollte und auch muss. Im Rahmen einer Umfrage unter Studenten bzw. Studentinnen der Universität Wien ergab sich das Credo, „dass der Aspekt der geschlechtergerechten Medizin immer wichtiger wird, und zwar für Patientinnen und Patienten ebenso wie für das medizinische Personal“.<ref>Harreiter J., Wiener H., Plass H. (2011), Perspectives on gender - specific medicine, course and learning style preferences in medical education: a study among students at the Medical University of Vienna, Springer-Verlag, Volume 161, Issue 5, Seiten: 149–154</ref><br /> |
| − | - | + | Alles in allem muss Gender nicht nur in der Allgemeinmedizin sondern auch in der Zahnmedizin stärker in den Alltag gerückt werden, ganz im Sinne von Univ.-Prof.Dr Wolfgang Schütz, Rektor der Medizinischen Universität Wien: „Gender Medizin muss ''gelebt'' werden“.<ref>Rieder A., Lohff B., (2004), (Hrsg.): Gender Medizin. Springer Wien, Seiten: 1-29 </ref> <ref name="Schwarz"/> |
| + | ==Externe Links== | ||
| − | + | <ul> | |
| − | + | <li>[http://www.gd-i.org/ Gender Dentistry International e. V. ]</li> | |
| − | + | </ul> | |
| − | - | ||
| − | |||
| − | |||
| + | ==Literatur== | ||
| + | <div class="toccolours mw-collapsible mw-collapsed">Klicken Sie auf "Ausklappen" um die Literaturverweise anzuzeigen.<div class="mw-collapsible-content"> <references/></div></div> | ||
| + | ==Lizenz== | ||
| + | Dieser Artikel ist unter der Creative Commons Lizenz veröffentlicht. Den vollen Lizenzinhalt finden Sie hier: https://creativecommons.org/licenses/by/3.0/legalcode | ||
| − | + | ==Autoren== | |
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | + | Zuletzt geändert: 2018-12-14 14:29:31 | |
| − | |||
| − | |||
| − | |||
Aktuelle Version vom 14. Dezember 2018, 15:29 Uhr
Der folgende Artikel befasst sich mit Geschlechterunterschieden bei Parodontitis. Geschlechterübergreifende Inhalte erhalten Sie auf der Internetseite der Deutsche Gesellschaft für Parodontologie e.V.
Inhaltsverzeichnis
Epidemiologie[Bearbeiten]
Inzidenz/Prävalenz[Bearbeiten]
Innerhalb der letzten Jahre hat sich die Parodontitis zu einer der häufigsten Volkskrankheiten entwickelt, deren Prävalenz entsprechend der aktuellen deutschen Mundgesundheitsstudie (DMSIV) deutlich zunimmt.[1]
In aller Regel ist die Parodontitis eine langsam voranschreitende Erkrankung. Allerdings sind die Gründe der Progression dieser Erkrankung bis zum heutigen Zeitpunkt noch nicht vollständig verstanden. Es wurden hierzu zwei verschiedene Theoriemodelle entwickelt, die die Progression dadurch erklären, dass es zum einen zu kurzen Aktivitätsschüben kommen kann, denen längere Phasen der Remission folgen können oder als weitere Möglichkeit sich eine kontinuierliche Progression entwickelt.[2]
Des Weiteren wird die Parodontitis in eine chronische und eine aggressive Form unterteilt, wobei die chronische Parodontitis für sich betrachtet noch einmal in eine lokalisierte chronische Parodontitis (unter 30% der zu messenden Stellen betroffen) und in eine generalisierte Parodontitis (über 30% der zu messenden Stellen betroffen) eingeordnet wird.[1]
Tabelle 1: Parodontitisprävalenz in Deutschland nach Alter und Geschlecht, nach C. Gleissner (2014), Poliklinik für Zahnerhaltungskunde, Universitätsmedizin Mainz, Mainz Praxis Gleissner und Kollegen, Reichelsheim.
| Alter | Frauen | Männer | Gesamt | |
|---|---|---|---|---|
| 35 bis 44 Jahre | PSI3 | 48,2 (2,4) | 57,2 (2,7) | 52,1 (1,7) |
| PSI4 | 19,1 (1,8) | 21,8 (2,2)** | 20,5 (1,3) | |
| Mittelschwere Parodontitis (a) | 51,4 (2,4) | 55,5 (2,7) | 53,5 (1,8) | |
| Schwere Parodontitis (a) | 14,2 (1,6) | 20,5 (2,1)*** | 17,4 (1,3) | |
| 65 bis 74 Jahre | PSI3 | 49,2 (2,6) | 46,7 (2,7) | 48,0 (1,9) |
| PSI4 | 34,6 (2,5) | 45,4 (2,7)** | 39,8 (1,8) | |
| Mittelschwere Parodontitis (a) | 47,6 (2,6) | 43,2 (2,7) | 45,5 (1,9) | |
| Schwere Parodontitis (a) | 36,1 (2,5) | 48,3 (2,7)*** | 41,9 (1,8 |
Anmerkung Tab.1: Angaben in % (SE); PSI = Parodontaler Screening-Index, Grad 3 = mittelschwere Parodontitis, Grad 4 = fortgeschrittene, schwere Parodontitis; (a) = CDC-AAP-Klassifikation ( Center for Disease Control - American Academy of Periodontology); ** p ≤ 0.01, *** p ≤ 0.001
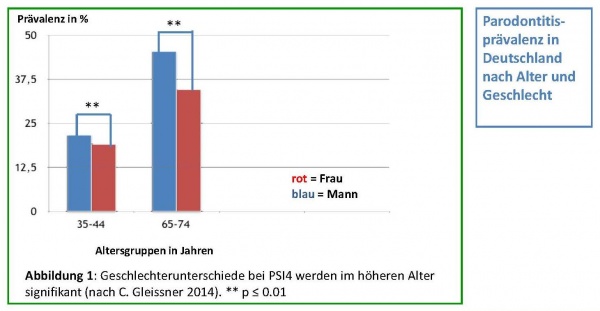
Abbildung1: Geschlechterverhältnis bei PSI4 (nach C. Gleissner, 2014)
** p ≤ 0.01 = hochsignifikanter Geschlechterunterschied.
In Abbildung 1 ist zu erkennen, dass sowohl in der Altersgruppe 35-44 Jahre als auch in der Altersgruppe 65-74 Jahre ein hochsignifikanter Geschlechterunterschied hinsichtlich der Prävalenz einer schweren Form der Parodontitis (PSI4) besteht. Männer weisen im höheren Alter deutlich häufiger eine schwere Form der Parodontitis auf als Frauen.
Risikofaktoren und protektive Faktoren[Bearbeiten]
Die Mundgesundheit wird beeinflusst durch eine große Vielfalt von verschiedenen Faktoren wie zum Beispiel Speichel, Bakterienarten, Immunsystem, genetische Faktoren, Allgemeinerkrankungen, Medikamente, Nikotin, Alkohol, Gesundheitsverhalten, Stress, Alter, Einkommen und Bildung.[3] In einer kürzlich erschienenen deutschen Studie wurde die Inanspruchnahme von Vorsorgeuntersuchungen nach Geschlecht und gleichzeitig nach Sozialstatus aufgeschlüsselt. Zum Mundgesundheitsverhalten gibt es leider immer noch keine repräsentativen Daten, denn selbst die aktuelle DMS V schlüsselt die Ergebnisse der soziologischen Erhebungen nicht nach Geschlecht auf.[3][4] Geschlechterfaktoren wurden in früheren Studien nicht differenziert untersucht. Anhand von Studien lässt sich erkennen, dass Männer eher an Parodontitis leiden als Frauen. (s. Tabelle 1). Allerdings gibt es Hinweise darauf, dass die höhere Zahnzahl bei Männern ihre Parodontitisprävalenz erhöht. Des Weiteren wird vermutet, dass Männer eine schwächere Immunantwort auf pathogene Bakterien entwickeln. In der Regel soll das Saumepithel durch seine hohe Umsatzrate und die Anwesenheit von Leukozyten einer bakteriellen Invasion Widerstand leisten. Ist die Funktion gestört kann dies eine Parodontitis begünstigen.[5][6][7]
Bei der Untersuchung des Phänomens der Parodontitisprävalenz bei Männern sollte auch berücksichtigt werden, dass statistisch belegt Frauen in jüngerer Zeit mehr Wert auf Mundhygiene legen und häufiger zum Zahnarzt bzw. zur Zahnärztin gehen. Aber auch Faktoren wie Stress, Alkohol und Nikotin können Einfluss nehmen.[3][8]
Rauchen ist ein bekannter Risikofaktor für das Auftreten der Parodontitis.[5] Darüber hinaus können möglicherweise Geschlechtshormone die parodontale Wundheilung beeinflussen. Insgesamt betrachtet ist aber bisher der Einfluss des Geschlechts bei der Entwicklung einer Parodontitis noch nicht geklärt.
Bemerkenswerterweise treten nicht nur Geschlechterunterschiede bei der Parodontitis, sondern auch bei der Gingivitis auf. Männer erkranken auch häufiger an einer Gingivitis als Frauen.[3]
Individuelles Mundgesundheitsverhalten ist relevant für das Auftreten von Mundhöhlenerkrankungen. Patienten bzw. Patientinnen, die nur beschwerdeorientiert eine Zahnarztpraxis aufsuchen, besitzen nachgewiesenermaßen eine schlechtere Mundgesundheit als Patienten bzw. Patientinnen mit regelmäßigen kontrollorientierten Zahnarztbesuchen.[4] [9]
Im Allgemeinen gehen Frauen häufiger zum Zahnarzt, putzen häufiger die Zähne, nutzen häufiger Zahnseide und sind insgesamt gesehen gesundheitsbewusster eingestellt als Männer. Das bedeutet in der Konsequenz, dass Frauen weniger Zahnstein haben und weniger Entzündungen an der Gingiva.[10]
Es lassen sich eine Reihe von Risikofaktoren bei Parodontitis feststellen, wobei insbesondere das Rauchen einen wesentlichen Risikofaktor darstellt.[10] Rauchen erhöht das Risiko für Parodontitis um das 7 fache und der Anteil der Personen mit Zahnfleischtaschen von 4mm oder mehr liegt bei erwachsenen Raucherinnen und Rauchern mit 80% deutlich höher als bei Nichtraucherinnen und Nichtrauchern (68,7%).[5] Hinsichtlich der Geschlechtsunterschiede liegen bisher allerdings keine differenzierten Daten über den Effekt des Rauchens auf das Parodontium vor.[2] Es ist aber bekannt, dass die Zahl der Raucher signifikant höher ist als die der Raucherinnen, aber auch dass immer mehr jüngere Frauen rauchen. [11]
Tabelle 2. Attachmentverlust in den USA stratifiziert nach Geschlecht und anderen sozialstrukturellen Variablen. (National Health an Nutrition Survey NHANES IV, 1999-2002, n=3554) Tabelle nach C. Gleissner (2014), Poliklinik für Zahnerhaltungskunde, Universitätsmedizin Mainz, Mainz Praxis Gleissner und Kollegen, Reichelsheim.
| Variable | Personen mit Attachmentverlust über 4 mm (%) | ||
|---|---|---|---|
| Männer | Frauen | ||
| Alle | 26,73* (22,96; 30,50) | 18,23* (16,00; 20,45) | |
| Ethnie | Weiß | 26,08* (21,60;30,36) | 17,76* (15,39;20,17) |
| Afroamerikanisch | 28,28 (23,09; 33,48) | 18,71 (13,77; 23,66) | |
| Hispanisch | 22,04* (23,09; 33,48) | 13,21* (10,63; 15,78) | |
| Einkommen | unter 100% der Bundesarmutsgrenze (FLP) | 32,19 (25,90; 38,47) | 21,08 (15,65; 26,51) |
| 100-199% der Bundesarmutsgrenze (FPL) | 25,15* (20,72; 29,65) | 17,21* (15,03; 19,39) | |
| Dauer des Schulbesuchs (Jahre) | unter 12 Jahre | 35,83 (26,64; 42,61) | 29,74 (23,83; 35,65) |
| 12 Jahre | 25,59 (18,93; 32,25) | 23,23 (17,75; 28,71) | |
| über 12 Jahre | 23,47* (20,09; 26,85) | 11,80* (8,15; 14,05) | |
| Zahnarztbesuch im letzten Jahr | Ja | 26,80* (22,52; 31,08) | 15,10* (13,02; 17,37) |
| Nein | 26,59 (20,11; 33,28) | 24,77 (20,65; 26,88) | |
| Nikotinkonsum | Niemals-Raucher | 16,27 (12,16; 20,35) | 15,12 (12,65; 17,99) |
| Ehemaliger Raucher | 40,22* (33,91; 46,54) | 20,64* (16,32; 24,98) | |
| Raucher | 33,20 (25,03; 40,76) | 25,65 (19,64; 31,65) | |
Anmerkung Tab. 2: Daten als Prozentangabe (95%-Konfidenzintervall), * p ≤ 0.05 zeigt den signifikanten Unterschied zwischen den Geschlechtern.
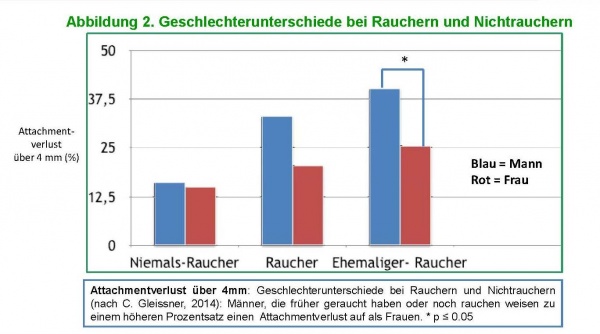
Abbildung 2: Geschlechterunterschiede bei Rauchern und Nichtrauchern (nach C. Gleissner, 2014). * p ≤ 0.05 zeigt den signifikanten Geschlechterunterschied innerhalb der Gruppe der ehemaligen RaucherInnen.
Aus Tabelle 2 lassen sich weitere Risikofaktoren ablesen: Ethnie (weiße Männer und hispanische Männer signifikant häufiger an Attachmentverlust erkrankt), Einkommen, Bildung (längerer Schulbesuch nützt sowohl Männern als auch Frauen, aber offensichtlich profitieren die gebildeten Frauen am meisten). Aus Abbildung 2 ist ersichtlich, dass es bezüglich eines Attachmentverlustes über 4 mm lediglich geringfügig andere Ergebnisse hinsichtlich des Geschlechterunterschiedes bei Nichtrauchern gibt. Raucherinnen und ehemalige Raucherinnen weisen dagegen einen geringeren Attachmentverlust auf als Männer. Dieser Vorteil ist am größten in der Gruppe der ehemaligen Raucherinnen. In dieser Gruppe ist das Risiko von Männern, eine Parodontitis zu entwickeln, fast doppelt so hoch wie das bei den Frauen.[12]
„In einer Studie aus dem Jahr 1996 wurde festgestellt, dass die weiblichen Geschlechtshormone eine schützende Wirkung auf den Knochenstoffwechsel haben und somit den Schweregrad einer Parodontitis positiv beeinflussen können.“[13]
Pathophysiologie[Bearbeiten]
Die Parodontitis wird in 4 Stadien eingeteilt, diese werden nach Page und Schroeder in eine initiale Läsion, eine frühe Läsion, eine etablierte Läsion und eine fortgeschrittene Läsion unterteilt. Insgesamt betrachtet kommt es zu einer histologischen Veränderung des Parodontiums. Diese Reaktion erfolgt durch eine mikrobielle Reizung , also die Anlagerung von supragingivaler und später subgingivaler Plaque. [14]
Die initiale Läsion entwickelt sich im Gingivagewebe, aus einer normalen, völlig entzündungsfreien Gingiva innerhalb von zwei bis vier Tagen nach Beginn der Plaqueanlagerung. Es liegen zwar histologische Veränderungen im Sinne einer Entzündung vor, aber keine klinischen Entzündungszeichen. Dieser Zustand kann noch als physiologisch beschrieben werden, da es zu dem entsprechenden Zeitpunkt noch keine Entzündungszeichen gibt. Signifikant für diesen Zustand sind eine Dilatation der Gefäße und der erhöhte Blutdurchfluss, eine verstärkte Migration von neutrophilen Granulozyten in das Saumepithel und den Gingivasulkus, Auftreten von Serumproteinen, insbesondere von Fibrin im Gingivasulkus, Auflockerung des koronalen Anteils des Saumepithels und teilweise Auflösung des dortigen Epithelansatzes, sowie der Abbau des perivaskulären Kollagens. [15]
Die frühe Läsion geht innerhalb von vier bis sieben Tagen aus einer unbeeinflussten initialen Läsion hervor. [16] Dieses Stadium charakterisiert sich aus den bereits oben genannten Merkmalen. Allerdings kommen weitere ganz spezielle Kennzeichen hinzu wie: Ansammlung von Abwehrzellen im Infiltrat, zytopathologische Veränderungen der ortsständigen Fibroblasten, weiterer Kollagenverlust sowie beginnende Proliferation des Saumepithels. [7]
Die etablierte Läsion entwickelt sich nach wenigen Wochen aus einer initialen Läsion. Dieses Stadium ist immer an ein Vorhandensein von subgingivalen Plaque gebunden. Die etablierte Läsion entspricht in etwa einer chronischen Gingivitis. Weitere Merkmale der etablierten Läsion sind das verstärkte Vorhandensein der B-Lymphozyten ohne erkennbare Anzeichen von Knochenverlust, das Auftreten von extravaskulären Immunglobulinen im Bindegewebe und im Saumepithel, Auflösung des gingivalen Stützgewebes und eine apikale lateral gerichtete Proliferation des Saumepithels. [7] Die ersten 3 oben beschriebenen Stadien sind allesamt reversibel und können somit durch eine äußere Beeinflussung durch den Patienten oder Zahnarzt reguliert werden. Die "äußere Beeinflussung" der ersten drei Stadien besteht in einer Beseitigung der supragingivalen und subgingivalen Beläge, entweder durch den Patienten (häusliche Plaquebeseitigung) oder das zahnärztliche Team (professionelle Plaquebeseitigung, modern auch Biofilmanagement genannt). Da diese Beläge die Ursache der Gingivaentzündung sind, kommt es danach zu einer "Restitution ad integrum", also einer vollständigen Rückbildung der Erkrankung.
Die fortgeschrittene Läsion ist ein irreversibler Zustand und ab diesem Zeitpunkt ist es nicht mehr möglich, durch eine allgemeine Mundhygiene ein Restitutio ad integrum herbeizuführen. Kennzeichen für dieses Stadium sind: eine Ausdehnung der Läsion auf den Alveolarknochen (erstmaliger Knochenabbau), ein anhaltender Kollagenverlust, Ausbildung von entzündlichen Taschen, Auftreten von zytopathologisch veränderten Plasmazellen und ein ausgedehnte entzündliche und immunologische Gewebereaktion.[7] Die Zusammensetzung der subgingivalen Mikroflora weist tatsächlich keine geschlechtsspezifischen Unterschiede auf. Die Parodontitis ist jedoch ein Wechselspiel zwischen mikrobiellen Reizen aus der subgingivalen Plaque und der Abwehrreaktion des Wirts. Diese Abwehrreaktion zeigt deutliche geschlechtsspezifische Unterscheide und ist wahrscheinlich für die Prävalenzunterschiede verantwortlich.[3]
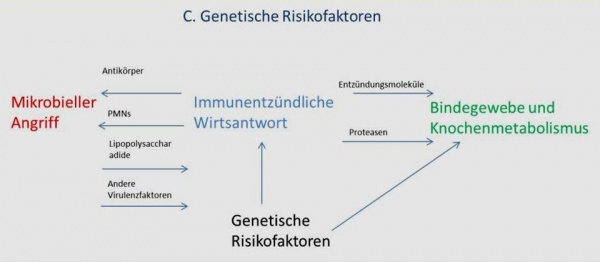
Abbildung3: Parodontitispathogenesemodell nach Page & Kornman (1997) aus Deschner & Eick (2011) [17]
Klinik[Bearbeiten]
Symptome[Bearbeiten]
Zu den klinischen Symptomen einer Parodontitis gehören Zahnfleischbluten, Rötung, Schwellung, und Berührungsempfindlichkeit (klinische Symptome einer Gingivitis), außerdem Mundgeruch (Halitosis), und in schweren fortgeschrittenen Fällen auch Ausbildung „Ausbildung von Pus bzw. Eiter“ in aktiven Entzündungsstadien. Bei Fortgeschrittenen Parodontalerkrankungen fallen dem Patienten auf, dass das Zahnfleisch zurückgeht (Rezession: "die Zähen werden länger"), die Zähne werden locker oder wandern, es bilden sich Lücken. Röntgenologisch ist der Knochenabbau gut zu sehen. Anhand von epidemiologischen, experimentellen und klinischen Studien lässt sich erkennen, dass die Parodontitis nicht nur durch systemische Faktoren wie Diabetes, Rauchen oder Stress beeinflusst wird, sondern dass die Parodontitiserkrankung selbst systemische Auswirkungen herbeiführen kann. [18] Diabetes Typ2 steht beispielsweise in direktem Zusammenhang mit der Prävalenz, Progression und dem Schweregrad der Parodontitis. Neuere Analysen zeigen, dass ein Typ 2 Diabetes eine Parodontitis begünstigen kann und daher eine Wechselwirkung hervorgerufen werden kann.[19][20]
So sind die Krankheitssymptome bei Diabetikern bezüglich Parodontitis ausgeprägter. Eine unbehandelte Parodontitis verschlechtert bei Diabetes die Stoffwechselkontrolle. Außerdem steigt dadurch das Risiko für diabetesassoziierte Komplikationen. [21] [22] Darüber hinaus wurde festgestellt, dass Personen, die an Diabetes erkrankt sind, höhere Zahnverlustraten aufweisen. Signifikant ist zudem, dass an Typ2 Diabetes erkrankte Frauen ein um den Faktor 1,6 erhöhtes Risiko für Zahnverlust haben als Männer.[23]
Für den behandelnden Zahnmediziner bzw. Zahnmedizinerin bedeutet dies, dass insbesondere Frauen, die an Diabetes erkrankt sind, einer besonderen Prävention bedürfen, damit es nicht zu irreversiblen Schäden des Parodontium kommt.
Wichtig ist es, dass zwischen den einzelnen Fachdisziplinen ein stetiger beratender Austausch erfolgt und bei ParodontitispatientenInnen immer eine Abklärung erfolgen sollte, ob ein internistisches Grundleiden ( zB. Diabetes ) vorliegt. Im Rahmen der fachärztlichen Betreuung wird für alle Patienten bzw. Patientinnen mit Diabetes mellitus ein ganzheitlicher Ansatz empfohlen, der eine Erhebung des Mundgesundheitsstatus einschließt.[24]
Im Jahr 1989 wurde ein Zusammenhang zwischen oralen Infektionen und Apoplexie hergestellt, welcher dann in folgenden Metaanalysen mit der Fragestellung, ob ein Zusammenhang zwischen Parodontitisinfektionen und klinischen Manifestationen der Arteriosklerose moderat bestätigt werden konnte.[25][26][27] Bemerkenswert ist hierbei, dass Frauen ein mit einem Faktor von 2,36 niedrigeres Risiko (Odds Ratio) für einen Schlaganfall haben als Männer, wohingegen bei Herzinfarkten Frauen einen um den Faktor 2,08 erhöhtes Risiko haben, einen Herzinfarkt zu erleiden.[28][29] Einschränkend hierbei sind mögliche das Risiko für beide Erkrankungen erhöhende Störfaktoren, die nicht geschlechtsspezifisch sind.
Diagnostik[Bearbeiten]
Im Rahmen der Diagnose einer Parodontitis erfolgt die Einteilung anhand einer Klassifikationstabelle. (International workshop for a classification of periodontal disease and conditions (1999)). Die Diagnose Parodontitis wird anhand der oben genannten klinischen und anamnestischen Befunde gestellt. Um die vielfältigen Formen von Parodontalerkrankungen abzubilden, orientiert man sich an einer international konsentierten Klassifikation.[30] Die häufigsten Diagnosen sind „gingivale Erkrankung“, „chronische Parodontitis“, „aggressive Parodontitis“, „Parodontitis als Manifestation einer Systemerkrankung“. Neben klinischen und radiologischen Verfahren werden mikrobiologische Tests zum Nachweis mutmaßlich parodontalpathogener Mikroorganismen empfohlen. Diesbezüglich konnten jedoch keine Unterschiede zwischen Männern und Frauen nachgewiesen werden.[31] Für die klinischen Befunde Parodontaler Screening Index, Plaque-Index, Taschensondierungstiefen (TST), Blutung auf Sondierung (BAS), Rezessionen, Furkationsbefall, und Mobilität sind teilweise Geschlechterunterschiede bekannt.
Management von Patienten und Patientinnen[Bearbeiten]
Therapie[Bearbeiten]
In der Zahnmedizin stellt die Compliance des Patienten bzw. der Patientin eine wichtige Rolle dar. Insbesondere im Rahmen einer Parodontitistherapie ist die Patienten-Compliance für den Erfolg der Behandlung von elementarer Bedeutung. Die Parodontitistherapie stellt eine Form der Langzeittherapie dar. Diese erfordert zum Teil erhebliche Veränderungen im Alltag des Patienten bzw. der Patientin. Daher ist es nicht erstaunlich, dass im Rahmen einer Untersuchung zur Recall-Compliance ca. die Hälfte der Patienten bzw. der Patientinnen die unterstützende Parodontitistherapie (UPT) im Verlauf mehrerer Jahre abbrachen und dass nach 5 Jahren nur noch 20-30% der Patienten bzw. der Patientinnen vollständig compliant waren.[32] Die Vermutung liegt nahe, dass das hohe Maß an Non-Compliance darin besteht, dass Parodontitis von vielen Patienten bzw. Patientinnen als eine nicht ernstzunehmende Erkrankung angesehen wird, weil hierbei kaum Schmerzen verursacht werden und insbesondere im Anfangsstadium dieser Erkrankung wenige bis keine Beschwerden auftreten.[33]
Unter dem Geschlechtsaspekt ist zu erwähnen, dass Frauen eine bessere Compliance zeigen als Männer. Frauen gehen häufiger und regelmäßiger zum Zahnarzt und legen größeren Wert auf eine gute Mundhygiene, wohingegen Männer eher nur bei Beschwerden den Zahnarzt bzw. ihre Zahnärztin aufsuchen. Daher besitzen Männer statistisch gesehen nachgewiesenermaßen eine schlechtere Mundgesundheit als Frauen, die ihren Zahnarzt bzw. die Zahnärztin regelmäßiger unter Kontrollaspekten aufsuchen.[4][9] Das könnte auch ein Grund dafür sein, dass ältere Männer eine höhere Rate einer sehr schweren Parodontitis aufweisen. (siehe Tabelle 1)
Insgesamt betrachtet belegen die Ergebnisse vieler Studien bezüglich des Geschlechts eine Tendenz zur besseren Kooperation bei Frauen. [33]
Interaktion zwischen Arzt/Ärztin und Patient/Patientin[Bearbeiten]
Die Therapie der Parodontitis besteht wie bereits oben beschrieben in einer Langzeittherapie. Dies bedeutet, dass der Patient oder die Patientin einen häufigen und intensiven Kontakt zu ihrem Behandler oder der Behandlerin haben sollte. Eine gute Zahnarzt-Patient-Beziehung ist die Grundvoraussetzung für eine gute Compliance des Patienten bzw. der Patientin.[34] [35][36] In der Studie von Biro und Hewson wurde herausgefunden, dass Angst oder gar Phobie gegenüber dem Arzt oder der Ärztin eine eklatante Verschlechterung der Compliance des Patienten bzw. der Patientin herbeiführt.[33] Daraus resultiert eine geringere Beteiligung des Patienten bzw. der Patientin oder dessen Nichterscheinen zur Behandlung. Allerdings ist auch zu erkennen, dass es meistens zu einer mangelnden Compliance des Patienten bzw. der Patientin führt, wenn der Zahnarzt oder die Zahnärztin dem Patienten bzw. der Patientin gegenüber negativ eingestellt ist. [34] Insgesamt betrachtet stellt sich die Frage, ob die Compliance des Patienten vom Geschlecht des Behandlers abhängt. Diese offene Frage sollte zu einem späteren Zeitpunkt geklärt werden. Eine aktuelle Arbeit von einer Schweizer Arbeitsgruppe hat sich auch mit diesem Thema befasst und kommt zu folgendem Ergebnis: "Confounder adjusted analysis, however, revealed that older age (p=0.00001), female gender (p=0,0058), longer SPTintervals (p<0.0001) and higher severity of peridontal disease (p<0,0001) had a much greater impact on %-compliance than smoking (p=0,7636)" [37]
Zusammenfassend ist zu sagen, dass die Zufriedenheit des Patienten bzw. der Patientin mit dem Zahnarzt oder der Zahnärztin erheblichen positiven Einfluss auf die Compliance nimmt.[4] [9]
Behandlungserfolg/Outcome[Bearbeiten]
Psychosoziale Faktoren[Bearbeiten]
Prävention[Bearbeiten]
Im Allgemeinen gehen Frauen häufiger zum Zahnarzt, putzen häufiger die Zähne, nutzen häufiger Zahnseide und sind, was ihre Mundgesundheit anbetrifft, insgesamt gesehen gesundheitsbewusster eingestellt als Männer. Das bedeutet in der Konsequenz, dass Frauen weniger Zahnstein haben und auch weniger Entzündungen an der Gingiva. [10] Es ist von elementarer Bedeutung, dass eine frühzeitige Diagnose und Behandlung der Parodontitis erfolgt. Des Weiteren ist die Beurteilung der Qualität der Mundhygiene mit Hilfe von Plaqueindices sowie die Instruktion und Remotivation zur regelmäßigen Mundhygiene von enormer Bedeutung. [38] „Diesbezüglich scheinen geschlechtsneutrale Konzepte Männer weniger zu erreichen als Frauen. Dies unterstützt die Forderung nach einer Entwicklung von geschlechtssensiblen zahnmedizinischen Präventionskonzepten“.[3]
Translation in die klinische Versorgung[Bearbeiten]
Offene Forschungsfragen[Bearbeiten]
Unter Berücksichtigung der Literaturrecherche lässt sich subsumieren, dass die Studienlage unter dem Geschlechteraspekt für die Fachöffentlichkeit nicht ausreichend untersucht bzw. dokumentiert ist. Zu wenige Studien beziehen den Faktor des Geschlechts in hinreichender Weise in ihre Analyse mit ein. Damit lässt sich nicht von der Hand weisen, dass bei der bisher vorhandenen geringen Anzahl an Studien durchaus die Möglichkeit besteht, dass die Ergebnisse insgesamt zu wenig aussagekräftig sind und somit kein eindeutig sicheres Fazit gezogen bzw. daraus abgeleitet werden kann.[39] Es bleibt zu konstatieren, dass in der Fachwissenschaft bezogen auf Geschlechterunterschiede ein zu geringes Wissen vorhanden ist und daher dieses nur begrenzt vorhandene Wissen auch unzureichend für die Didaktik im Rahmen eines Studiums integriert werden kann.
Die Erkrankungen innerhalb der Mundhöhle werden zwar im Rahmen der Lehre vermittelt, aber die geschlechtsspezifischen Aspekte werden noch nicht genügend berücksichtigt und die angehenden Zahnärzte entsprechend für dieses Thema sensibilisiert.[39]
Für die Zukunft bedeutet dies, dass das bei dem Design von Studien integriert werden sollte und auch muss. Im Rahmen einer Umfrage unter Studenten bzw. Studentinnen der Universität Wien ergab sich das Credo, „dass der Aspekt der geschlechtergerechten Medizin immer wichtiger wird, und zwar für Patientinnen und Patienten ebenso wie für das medizinische Personal“.[40]
Alles in allem muss Gender nicht nur in der Allgemeinmedizin sondern auch in der Zahnmedizin stärker in den Alltag gerückt werden, ganz im Sinne von Univ.-Prof.Dr Wolfgang Schütz, Rektor der Medizinischen Universität Wien: „Gender Medizin muss ''gelebt'' werden“.[41] [39]
Externe Links[Bearbeiten]
Literatur[Bearbeiten]
- Sälzer S., Neuhoff D., Pertsilka G. et al, (2007), Arbeitshandbuch Parodontologie Band 1: Konservative Therapie, Zahnärztekammer Westfalen-Lippe, Seiten 12-32
- Müller H.P., (2012),Checklisten der Zahnmedizin, Parodontologie, 3,. aktualisierte Auflage, Georg Thieme Verlag, Stuttgart, New York, Seiten: 34-74 und 133
- Gleissner C. (2014), Welchen Einfluss hat das Geschlecht auf die Mundgesundheit? Bundesgesundheitsblatt 57, Seiten: 1099-1106
- Robert Koch-Institut (Hrsg) (2015), Gesundheit in Deutschland aktuell 2015,http://www.rki.de/DE/Content/Gesundheitsmonitoring/Gesundheitsberichterstattung/GBEDownloadsGiD/2015/04_gesundheit_in_deutschland.pdf?__blob=publicationFile, Zugegriffen:30.Sep.2016.
- Holtfreter B., Kocher T., Hoffmann T. et al., (2010) Prevalence of periodontal disease and tratment demand based on a German dental survey ( DMSIV), Journal of Periodontology, 37, Seiten:211-219
- Klein SL. (2000) The effects of hormones on sex differences in infection: from genes to behavior. Neurosci Biobehav Rev 24, Seiten:627-638
- Hellwig E. / Klimek J. / Attin T. (2009), Einführung in die Zahnerhaltung, Prüfungswissen Kariologie, Endodontologie und Parodontologie, 5. überarbeitete und erweiterte Auflage, Deutscher Zahnärzte Verlag Köln, Seiten 447-515
- T. Lampert, M. Burger (2003), New York Rauchgewohnheiten in Deutschland – Ergebnisse des telefonischen Bundes – Gesundheitssurveys, Smoking Habits in Germany – Results of the German National Telephone Health Survey, Georg Thieme Verlag KG Stuttgart, Seiten: 511-517
- Robert Koch-Institut (Hrsg) (2009) Gesundheitsberichterstattung des Bundes - Mundgesundheit. Heft 47. http://www.rki.de/DE/Content/Gesundheitsmonitoring/Gesundheitsberichterstattung/Themenhefte/mundgesundheit_inhalt.thml. Zugegriffen: 29.Sep.2016
- Furuta M.,Ekuni D., Irie K., et. al, (2011): „Sex differences in gingivitis relate to interaction of oral health behaviors in young people“. Journal of Periodontology, (April 2011), Vol. 82, No. 4, Seiten 558-565
- Lambert T., Burger M. (2003), Rauchgewohnheiten in Deutschland - Ergebnisse des telefonischen Bundes - Gesundheitssurveys, Georg Thieme Verlag KG Stuttgart - New York, Seiten: 511-517
- NIDRC/CDC Dental, Oral, and Craniofacial Data Resource Center (2013) http://drc.hhs.gov/index.htm. Zugegriffen:08. Oktober 2016
- Genco RJ (1996) Current view of risk factors for periodontal disease, Journal of Periodontology, 67, Seiten: 1041-1049
- Eickholz P. (2013) Glossar der Grundbegriffe für die Praxis. Ätiologie entzündlicher Parodontalerkrankungen. Teil 1: Gingivitis. Parodontologie 24(3), Seiten: 295-302
- Eickholz P. (2014) Glossar der Grundbegriffe für die Praxis. Ätiologie entzündlicher Parodontalerkrankungen. Teil 2: Parodontitis. Parodontologie 25(1), Seiten: 75-83
- Eickholz P. (2013), Parodontologie von A bis Z, Grundbegriffe für die Praxis, Quintessenz Verlag
- Deschner J., Eick S., (2011),( Ätiologie und Pathogenese der Parodontitis (Internet). Zahnärztl Mitt Heft 10, URL: http://www.zm-online.de/hefte/Aetiologie-und-Pathogenese-derParodontitis_40395.html#1, Zugegriffen am 11.10.2016
- Tonetti M., Kornman KS. (2013), Periodontitis and systemic diseases. J Clin Periodontol 40 (Suppl 14), Seiten: 1-25
- Salvi GE., Carollo-Bittel B., Lang NP. (2008) Effects of diabetes mellitus on periodontal and peri-implantconditions: update on associations and risks. J Clin Periodontol 35 (Suppl)., Seiten:398-409
- Löe H. ( 1993), Periodontal disease. The sixth complication of diabetes mellitus. Diabetes Care 16, Seiten:329-334
- Chavarry NG., Vettore MV., Sansone C. et al. (2009), The relationship between diabetes mellitus and destructive periodontal disease: a meta-analysis. Oral Health Prev Dent 7, Seiten:107-127
- Deschner J., Haar T., Jepsen S. et al (2011), Diabetes mellitus und Parodontits. Wechselbeziehung und klinische Implikationen. Ein Konsensuspapier, Internist 52, Seiten:466-477
- Kaur G., Holtfreter B., Rathmann W. et al (2009), Association between type 1 and type 2 diabetes with periodontal disease and tooth loss. J Clin Periodontal 36, Seiten:765-774
- Chapple IL., Genco R., Working Group2 of the Joint EFP/AAP Workshop (2013), Diabetes and periodontal diseases: consensus report of the Joint EFP/AAP Workshop on Peridontitis and Systemic Disease. J Clin Periodontal 84 (Suppl), Seiten: 106-112
- Mattila KJ., Nieminen MS., Valtonen VV. et al (1989) Association between dental health and acute myocardial infarction. BMJ 298, Seiten:779-781
- Humphrey LL., Fu R, Buckley DI. et al (2008), Periodontal disease and coronary heart disease incidence: a systematic review and meta-analysis. J Gen Intern Med 23, Seiten:2079-2086
- Janket SJ., Baird AD., Chuang SK, et al. (2003), Meta-analysis of periodontal disease and risk of coronary heart disease and stroke. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 95, Seiten:559-569
- Pussinen PJ., Alfthan G., Jousilahti P. et al (2007) Systemic exposure to Porphyromonas gingivalis predicts incident stroke. Atherosclerosis 193, Seiten:222-228
- Andriankaja OM., Genco RJ., Dorn J. et al (2007), Periodontal disease and risk of myocardial infarction: the role of gender and smoking. Euro J Epidemiol 22, Seiten:699-705
- Armitage GC. (1999), Development of a classification system for periodontal diseases and conditions. Ann Periodontol 4, Seiten: 1-6
- Schenkein H.A., Burmeister J.A., Koertge T.E. et al. (1994): „The influence of Race and Gender of Periodontal Microflora“, Journal of Periodontology, Vol. 64, No. 4, Seiten 292-296
- Checchi L., Pelliccioni GA., Gatto MRA. et al. (1994), . Patient compliance with maintenance therapy in an Italian periodontal practice. J Clin Periodontol, Seiten: 21 309-312
- Schroers A., Doering S. (2009), Was bestimmt die Compliance von Patienten?, Georg Thieme Verlag Stuttgart New York, Seiten: 364-370
- Biro PA., Hewson ND.,(1976), A survey of patient`s attitudes to their dentist. Aust Dent J.; 21, Seiten: 388-394
- Mendoza AR., Newcomb GM., Nixon KC.(2008), Prädiktoren für die Compliance in der kieferorthopädischen Behandlung. Gesundheistwesen. ; 70m Seiten: 164-169
- Nanda RS., Kierl MJ., (1992), Prediction of cooperation in orthodontic treatment. Am J Orthod Dentofac Orthop. ; 102, Seiten: 15-21
- Ramseier CA., Kobrehel S., Staub P, et al. (2014), Compliance of cigarette sommers with scheduled visits for supportive peridontal therapy. J Clin Periodontal 41, Seiten: 473-480
- Folwaczny M., Hickel R., (2004), Prävention von oralen Erkrankungen, Georg Thieme Verlag Stuttgart, New York, Seiten: 1786-1788
- Schwarz JM., Bad Saulgau (2014), Gender Dentistry Systematische Auswertung der Literatur von Zahnmedizinischen Krankheitsbildern, https://oparu.uni-ulm.de/xmlui/handle/123456789/3609, Zugegriffen am 30.07.2016
- Harreiter J., Wiener H., Plass H. (2011), Perspectives on gender - specific medicine, course and learning style preferences in medical education: a study among students at the Medical University of Vienna, Springer-Verlag, Volume 161, Issue 5, Seiten: 149–154
- Rieder A., Lohff B., (2004), (Hrsg.): Gender Medizin. Springer Wien, Seiten: 1-29
Lizenz[Bearbeiten]
Dieser Artikel ist unter der Creative Commons Lizenz veröffentlicht. Den vollen Lizenzinhalt finden Sie hier: https://creativecommons.org/licenses/by/3.0/legalcode
Autoren[Bearbeiten]
Zuletzt geändert: 2018-12-14 14:29:31
Eine bakterielle Infektion des Zahnhalteapparats (d.h. des die Zähne umgebenden Gewebes und des Kieferknochens).
Ein Teilgebiet der Medizin, das die Verteilung von Krankheiten in einer Bevölkerung und die damit zusammenhängenden Variablen untersucht.
Die Anzahl neu aufgetretener Krankheitsfälle innerhalb einer definierten Population in einem bestimmten Zeitraum.
Die Häufigkeit einer Krankheit oder eines Symptoms in einer definierten Population zu einem bestimmten Zeitpunkt.
Weiße Blutzellen, zu finden im Blut, im Knochenmark, in den lymphatischen Organen und anderen Körpergeweben.
Die Lehre von krankhaft veränderten Körperfunktionen sowie ihrer Entstehung und Entwicklung.
Biologisches Geschlecht
Die Entstehung einer Erkrankung oder der Verlauf eines krankhaften Prozesses bis zu einer Erkrankung.