Osteoporose/Fachartikel
Der folgende Artikel bezieht sich auf Geschlechterunterschiede bei Osteoporose. Eine ausführliche Beschreibung ist unter anderem der Leitlinie des Dachverbands der Deutschsprachigen Wissenschaftlichen Osteologischen Gesellschaften e.V. (2017 zu entnehmen.
Inhaltsverzeichnis
Epidemiologie[Bearbeiten]
Inzidenz/Prävalenz
Osteoporose ist eine systemische Skeletterkrankung und wird charakterisiert durch eine geringe Bruchfestigkeit der Knochen. Ursache ist ein Abbau von Knochenmasse und eine Verschlechterung der mikroarchitektonischen Knochenstruktur. Folge ist dann ein erhöhtes Risiko für Fragilitätsfrakturen. [1] Allgemein haben postmenopausale Frauen eine höhere Prävalenz bei Osteoporose - sie erkranken vier Mal so häufig wie Männer - und eine höhere Inzidenz bei Frakturen als Männer derselben Altersklasse. [2]
Ätiologisch unterscheidet man vor allem zwischen der primären und der sekundären Osteoporose (vergleiche Tabelle 1). Die primäre Osteoporose entsteht ohne erkennbare Ursache (auch ideopathische Osteoporose), dagegen wird die sekundäre Osteoporose durch eine Grunderkrankung verursacht. Während 80 bis 90 Prozent der Frauen an der primären Form erkranken (v.a. postmenopausale Osteoporose), sind ungefähr 40 Prozent der Männer von der sekundären Form betroffen.
Zusammenfassen lässt sich feststellen, dass Osteoporose eine Erkrankung ist, die beide Geschlechter betrifft, wobei Unterschiede in Erkrankungsalter und -häufigkeit zwischen den Geschlechtern beobachtet werden können. [3] Im Folgenden werden konkrete Zahlen zu Osteoprose in Deutschland erläutert.
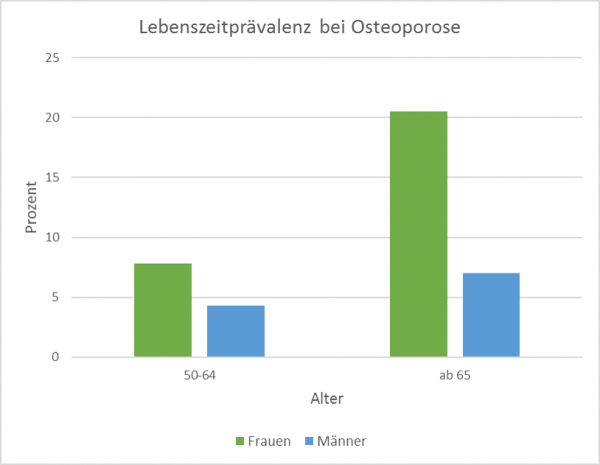
Frauen über 50 Jahren erhalten mit einer Prävalenz von 15 Prozent signifikant häufiger eine Diagnose der Osteoporose als Männer des selben Alters (6 Prozent). Die Lebenszeitprävalenz steigt bei Frauen von 8 Prozent bei den 50- bis 64-jährigen auf 21 Prozent ab 65 Jahren deutlich an. Diese Altersabhängigkeit kann bei Männern nicht in gleichem Maße beobachtet werden (vergleiche Grafik 1).[4]
Grafik 1. Lebenszeitprävalenz von Osteoporose. Frauen sind signifikant häufiger betroffen als Männer. (Quelle: Robert Koch-Institut, 2014)
Tabelle 1. Ätiologie der Osteoporose.
| Primäre Osteoporose | Sekundäre Osteoporose |
|
Juvenile Osteoporose (sehr selten) Postmenopausale Osteoporose = Typ 1-Osteoporose Senile Osteoporose = Typ 2-Osteoporose |
Endokrine Ursachen (z.B. Hypogonadismus) Malabsorptionssyndrom (z.B. nach Gastrektomie) Immobilisation latrogen / medikamentös (Kortikosteroide) |
Risikofaktoren und protektive Faktoren
Verschiedene Faktoren können bei der Entstehung von Osteoporose eine Rolle spielen: verhaltensbasierte und damit modifizierbare Risikofaktoren wie zum Beispiel Bewegungsmangel, falsche Ernährung oder starker Zigarettenkonsum, aber auch nicht modifizierbare Faktoren wie zunehmendes Alter, familiäre Veranlagung und auch das weibliche Geschlecht sind von Bedeutung.[5] Risikofaktoren für eine postmenopausale Osteoporose stellen Östrogenmangel bzw. eine verkürzte Östrogenexpositionszeit dar.
Pathophysiologie[Bearbeiten]
Um Geschlechterunterschiede bei Osteoporose verstehen zu können, müssen die Physiologie der Knochenreifung und des Skeletwachstums betrachtet werden.
Geschlechterunterschiede in der Knochenmasse (und auch der Muskelmasse) scheinen in Kindheit und bis zur Pubertät noch nicht zu bestehen. Dennoch unterscheiden sich die Wachstumsmuster der Knochen zwischen Jungen und Mädchen. Jungen haben zwei Jahre mehr Zeit für das Wachstum bevor die Pubertät beginnt. Der Wachstumsschub während der Pubertät dauert bei Jungen durchschnittlich vier, bei Mädchen nur drei Jahre. In Kindheit und Jugend fördert das Gleichgewicht zellulärer Aktivität den Knochenaufbau bei Jungen und Mädchen. In den frühen 20ern erreichen Frauen und Männer dann ihr persönliches Maximum an Knochenmasse, also den Knochenmineralgehalt, der sich im Laufe der Kindheit und Jugend herausgebildet hat.
Ein 10-prozentiger Anstieg dieses Maximums an Knochenmasse kann das Risiko einer Fraktur bei Frauen nach der Menopause um 50 Prozent reduzieren. Damit ist die Jugend eine besonders kritische Phase bezüglich der Knochengesundheit für das gesamte Erwachsenenleben. Defizitäre Entwicklungen der maximalen Knochenmasse bis zum Ende der Adoleszenz gehen mit weniger Reserven für den natürlichen Verlust an Knochenmasse durch spätere Alterungsprozesse einher.
Eine schweizer Studie, bei der die Knochenmasse von 207 Jungen und Mädchen zwsichen 9 und 18 Jahren untersucht wurde, bestätigte, dass Jungen meist eine höhere Knochendichte als Mädchen erreichen, jedoch zu einem späteren Alter. [6] Jungen zeigten zwar im Vergleich zu Mädchen eine signifikant spätere Entwicklung der Knochendichte in der Lendenwirbelsäule, dennoch war diese dann im Alter von 18 Jahren bei beiden Geschlechtern ähnlich hoch. Zudem konnte festgestellt werden, dass Jungen in diesem Alter einen signifikant höheren Knochengehalt der Lendenwirbelsäure sowie eine höhere Knochendichte im Femurschaft (Mittelteil des Oberschenkelknochens) aufweisen. Zusammenhängend damit konnte ein reduziertes Wachstum der Knochenmasse bei Mädchen über 15 Jahre festgestellt werden. Limitationen der Studie sind sicherlich die relativ kleine Stichprobe, die Begrenzung auf die kaukasische Bevölkerung und, dass nicht für wichtige Einflussvariablen, wie mütterliches Vitamin D, kontrolliert wurde.
Zusammenfassend gibt die Studie dennoch wichtige Hinweise darauf, dass Männer durchschnittlich eine höhere Knochendichte und einen höheren Knochengehalt aufweisen, deren Peak sie erst zu einem späteren Alter erreichen als Frauen. Dieser Unterschied kann nicht durch Ernährung, Grad der körperlichen Aktivität oder Körpergewicht erklärt werden, jedoch unter Umständen durch die Knochengröße. [3]
Klinik[Bearbeiten]
Symptome[Bearbeiten]
Die Klinik der Osteoporose ist durch Frakturen und ihre Folgen geprägt. Osteoporose-assoziierte Frakturen führen bei Frauen und Männern zu einer Einschränkung der Lebensqualität, dabei wiegen hüftnahe Frakturen besonders schwer. Die Einschränkungen der Lebensqualität sind im ersten Jahr nach der Fraktur am stärksten ausgeprägt. Folgen der Frakturen sind akute und auch chronische Schmerzen, funktionelle Einschränkungen sowie eine Zunahme von Refluxbeschwerden nach Wirbelkörperfrakturen.[7]
Schaut man sich die Altersgruppe der über 70-jährigen an, dann haben Frauen und Männer, die an einer Osteoporose erkrankt sind und bestimmte Risikofaktoren aufweisen (z. B. bestimmte Medikationen oder familiäre Veranlagung für Knochenbrüche), ein ähnlich hohes Risiko für Hüftfrakturen in den folgenden 10 Jahren. So liegt das Risiko für eine Hüftfraktur für Männer bei 43 Prozent und für Frauen bei 47 Prozent. Während die Prävalenz für Hüftfrakturen bei Frauen etwas höher ist, haben Männer ein größeres Risiko an den Folgen der Hüftfraktur zu versterben. Genaue Gründe dafür sind nicht bekannt.
Dennoch haben postmenopausale Frauen allgemein eine eine höhere Inzidenz bei Frakturen als Männer derselben Altersklasse. Allerdings ergeben sich bei älteren Männern oft schlechtere Outcomes infolge von Frakturen und generell mehr Komplikationen bei Osteoporose. Dabei ist wenig bekannt über den genauen Krankheitsverlauf bei Männern. [2]
Diagnostik[Bearbeiten]
Zur Diagnose einer Osteoporose wird bei Frauen und Männern der mineralische Gehalt der Knochensubstanz, also die Knochendichte (bone mineral density, BMD), gemessen. Meist wird dabei das von der WHO empfohlene DXA-Verfahren (Dual Energy-X-Ray-Absorptiometrie) angewendet, das eine Diagnose schon vor dem ersten Knochenbruch ermöglicht. Als Messwert wird der sogenannte T-Wert herangezogen, der die Anzahl der Standardabweichungen beschreibt, die die individuelle Knochendichte von dem Durchschnittswert einer jungen, weiblichen Referenzgruppe abweicht. Ein negativer T-Wert bedeutet demnach, dass die individuelle Knochendichte geringer ist als der Referenzwert. Von Osteoporose spricht man dann, wenn der T-Wert bei mindestens -2,5 liegt.
In diesem Zusammenhang wird wissenschaftlich kontrovers diskutiert, ob eine junge, weibliche Referenzgruppe zur Bestimmung der Knochendichte bei Frauen und Männern und damit zur Diagnose einer Osteoporose bei beiden Geschlechtern überhaupt herangezogen werden kann. Oder ob nicht viel eher geschlechtersensible Referenzwerte, im Sinne einer jungen Referenzgruppe des eigenen Geschlechts, notwendig sind. Würden also geschlechtersensible Referenzwerte zur Bestimmung des T-Wertes verwendet werden, würden Männer eine Diagnose bereits bei einem höheren Knochendichtelevel als Frauen erhalten, da sie durchschnittlich auch eine höhere Knochendichte erreichen. Schlussfolgernd würden geschlechtersensible Referenzwerte und damit eine geschlechtersensible Diagnostik die Anzahl der Osteoporose-Diagnosen bei Männern erhöhen. [2]
Management von Patienten und Patientinnen[Bearbeiten]
Therapie[Bearbeiten]
Während Unterversorgung von Osteoporose ein Problem bei beiden Geschlechtern darstellt, erhalten Männer noch deutlich seltener als Frauen eine (angemessene) Behandlung bei Osteoporose oder infolge einer Hüftfraktur. [2] Beispielsweise wurde in einer großen US-Studie (n = 51 346), bei der die Osteoporose-Behandlung definiert wurde als das Verabreichen von Kalzium und Vitamin D sowie antiresorptive oder knochenbildende Medikation, festgestellt, dass Männer 75 % seltener eine Osteoporose-Behandlung während eines Krankenhausaufenthalts aufgrund einer Hüftfraktur erhielten als Frauen. Nur 2.2 % dieser Männer erhielten irgendeine Osteoporose-Behandlung, während es bei Frauen 8.9 % waren. [8]
Spezifisch für postmenopausale Frauen mit hohem Frakturrisiko hält die Leitlinie des Dachverbands der Deutschsprachigen Wissenschaftlichen Osteologischen Gesellschaften e.V. (2017) fest, dass Östrogene zur Prävention einer Osteoporose zugelassen sind, wenn eine Unverträglichkeit oder Kontraindikation gegenüber anderen zur Osteoporoseprävention zugelassenen Arzneimitteln vorliegt. Dabei sind Östrogene nur unter sorgfältigerund individueller Abwägung von Nutzen und Risiken gemeinsam mit der Patientin im Rahmen der Sekundärprävention einzusetzen. [7]
Interaktion zwischen Arzt/Ärztin und Patient/Patientin[Bearbeiten]
Behandlungserfolg/Outcome[Bearbeiten]
Da Frakturen weniger häufig bei Männern vorkommen, wurden alle wesentlichen pharmazeutischen Interventionen zur primären Prevention von Frakturen meist ausschließlich an postmenopausalen Frauen untersucht. [2] Während diese Studien meist eine sehr hohe Stichprobenzahl berücksichtigen (i.d.R. mehr als 40 000 Frauen), [9] [10] wurde in einer deutlich kleineren Doppelblind-Studie die pharmakologische Wirksamkeit an 241 männlichen Probanden überprüft. [11] Es konnten hierbei ähnliche Outcomes wie bei Studien an Frauen beobachtet werden. Eine Zwei-Jahres-Therapie mit Alendronat (Wirkstoffgruppe der Bisphosphonate) verbesserte signifikant die Knochendichte in der Wirbelsäule, in der Hüfte sowie im Gesamtkörper. Außerdem half sie vertebralen Frakturen sowie der Abnahme an Körpergröße vorzubeugen.
Psychosoziale Faktoren[Bearbeiten]
Prävention[Bearbeiten]
Translation in die klinische Versorgung[Bearbeiten]
Offene Forschungsfragen[Bearbeiten]
Da Osteoporose häufig als stereotyp weibliche Erkrankung gilt, wird sie bei Männern häufig übersehen und in der Vergangenheit wenig erforscht. Beispielsweise wurden in der Osteoporose-Forschung häufig (junge) Frauen als Referenzgruppe für Knochendichte bei älteren Männern herangezogen.[12] Ähnlich wurden bei fast allen Studien, die den Ansprüchen einer evidenzbasierten Medizin genügen, nur postmenopausale Frauen berücksichtigt. Das heißt, die Behandlung von Männern mit Osteoporose beruht derzeit häufig noch auf der Übernahme von Erfahrungen, die bei Frauen mit postmenopausaler Osteoporose gewonnen wurden sowie auf der systematischen Suche nach sekundären Osteoporoseformen mit dem Ziel einer kausalen Therapie. Große randomisierte und kontrollierte Studien mit dem Ziel der Frakturreduktion fehlen für die Osteoporose des Mannes, was einen mangelhaften Kenntnisstand zufolge hat. Verstärkte Forschungsanstrengungen sind damit dringend erforderlich. [13]
Ausblick[Bearbeiten]
Obgleich in der geschlechtersensiblen Osteoporoseforschung noch einiges zu tun bleibt, hat sich aus wissenschaflicher Sicht in den letzten Jahren einiges getan. Nicht nur wurde vermehr geschlechtersensibel publiziert, sondern es liegt auch seit 2017 eine Leitlinie vom Dachverband der Deutschsprachigen Wissenschaftlichen Osteologischen Gesellschaften e.V. vor, die Prophylaxe, Diagnostik und Therapie der OSTEOPOROSE bei postmenopausalen Frauen und auch bei Männern berücksichtigt. [14] Zudem ist eine Leitlinien Kitteltaschen-Ausgabe mit Geschlechterbezug online zugänglich. Diese Fortschritte sollten zukünftig auch in der Praxis stärker Fuß fassen. Dabei muss medzinischem Fachpersonal noch stärker bewusst werden, dass die männliche Osteoporose mit über einer Millionen Betroffener in Deutschland nicht zu den seltenen Erkrankungen gehört und, dass osteoporotische Frakturen bei Männern eine höhere Mortalität als bei Frauen zeigen, jedoch immer noch seltener abgeklärt werden oder zu einer spezifischen Therapie führen. Es gilt, die Osteoporose bei Männern, genauso wie bei Frauen, als sozioökonomisch bedeutendes, abklärungs- und behandlungsbedürftiges Krankheitsbild wahrzunehmen. [15]
Externe Links[Bearbeiten]
Literatur[Bearbeiten]
- DVO (2009) Dachverband Osteologie: Leitlinie 2009 zur Prophylaxe, Diagnostik und Therapie der Osteoporose bei Erwachsenen. Langfassung. Osteologie 4: 304–324
- Cawthon, P. M. (2011). Gender differences in osteoporosis and fractures. Clinical Orthopaedics and Related Research®, 469(7), 1900-1905.
- Alswat, K. A. (2017). Gender disparities in osteoporosis. Journal of clinical medicine research, 9(5), 382.
- Robert Koch-Institut (Hrsg) (2014) Osteoporose. Faktenblatt zu GEDA 2012: Ergebnisse der Studie »Gesundheit in Deutschland aktuell 2012«. RKI, Berlin
- Lange, Cornelia (2011): Daten und Fakten: Ergebnisse der Studie "Gesundheit in Deutschland aktuell 2012". Berlin: Robert-Koch-Institut (Beiträge zur Gesundheitsberichterstattung des Bundes).
- Bonjour JP, Theintz G, Buchs B, Slosman D, Rizzoli R. Critical years and stages of puberty for spinal and femoral bone mass accumulation during adolescence. J Clin Endocrinol Metab. 1991;73(3):555–563. doi: 10.1210/jcem-73-3-555.
- Leitlinie des Dachverbands der Deutschsprachigen Wissenschaftlichen Osteologischen Gesellschaften e.V. (2017). Prophylaxe, Diagnostik und Therapie der OSTEOPOROSE bei postmenopausalen Frauen und bei Männern. Langfassung. AWMF-Register-Nr.: 183/001
- Jennings LA, Auerbach AD, Maselli J, Pekow PS, Lindenauer PK, Lee SJ. Missed opportunities for osteoporosis treatment in patients hospitalized for hip fracture. J Am Geriatr Soc. 2010;58:650–657. doi: 10.1111/j.1532-5415.2010.02769.x.
- McCloskey EV, Beneton M, Charlesworth D, Kayan K, Takats D, Dey A, Orgee J, Ashford R, Forster M, Cliffe J, Kersh L, Brazier J, Nichol J, Aropuu S, Jalava T, Kanis JA. Clodronate reduces the incidence of fractures in community-dwelling elderly women unselected for osteoporosis: results of a double-blind, placebo-controlled randomized study. J Bone Miner Res. 2007;22:135–141. doi: 10.1359/jbmr.061008.
- McClung MR, Geusens P, Miller PD, Zippel H, Bensen WG, Roux C, Adami S, Fogelman I, Diamond T, Eastell R, Meunier PJ, Reginster JY. Effect of risedronate on the risk of hip fracture in elderly women. Hip Intervention Program Study Group. N Engl J Med. 2001;344:333–340. doi: 10.1056/NEJM200102013440503.
- Orwoll E, Ettinger M, Weiss S, Miller P, Kendler D, Graham J, Adami S, Weber K, Lorenc R, Pietschmann P, Vandormael K, Lombardi A. Alendronate for the treatment of osteoporosis in men. N Engl J Med. 2000;343:604–610. doi: 10.1056/NEJM200008313430902.
- Orwig DL, Chiles N, Jones M, Hochberg MC. Osteoporosis in men: update 2011. Rheumatic diseases clinics of North America 2011; 37(3):401-14
- Allolio, B., Dambacher, M., Dreher, R., Felsenberg, D., Franke, J., Kruse, H. P., ... & Ziegler, R. (2000). Die Osteoporose des Mannes. Medizinische Klinik, 95(6), 327-338.
- Referenzfehler: Es ist ein ungültiger
<ref>-Tag vorhanden: Für die Referenz namensLeitlinienwurde kein Text angegeben. - Farahmand, P., Spiegel, R., & Ringe, J. D. (2016). Männliche Osteoporose. Zeitschrift für Rheumatologie, 75(5), 459-465.
Lizenz[Bearbeiten]
Dieser Artikel ist unter der Creative Commons Lizenz veröffentlicht. Den vollen Lizenzinhalt finden Sie hier: https://creativecommons.org/licenses/by/3.0/legalcode
Autoren[Bearbeiten]
Julia Schreitmüller
Zuletzt geändert: 2022-04-26 11:53:46
Ein Teilgebiet der Medizin, das die Verteilung von Krankheiten in einer Bevölkerung und die damit zusammenhängenden Variablen untersucht.
Die Anzahl neu aufgetretener Krankheitsfälle innerhalb einer definierten Population in einem bestimmten Zeitraum.
Die Häufigkeit einer Krankheit oder eines Symptoms in einer definierten Population zu einem bestimmten Zeitpunkt.
Die Lehre von krankhaft veränderten Körperfunktionen sowie ihrer Entstehung und Entwicklung.
Zeitraum von der späten Kindheit über die Pubertät bis hin zum Erwachsenenalter.